永續社 www.epa.url.tw 林雨莊
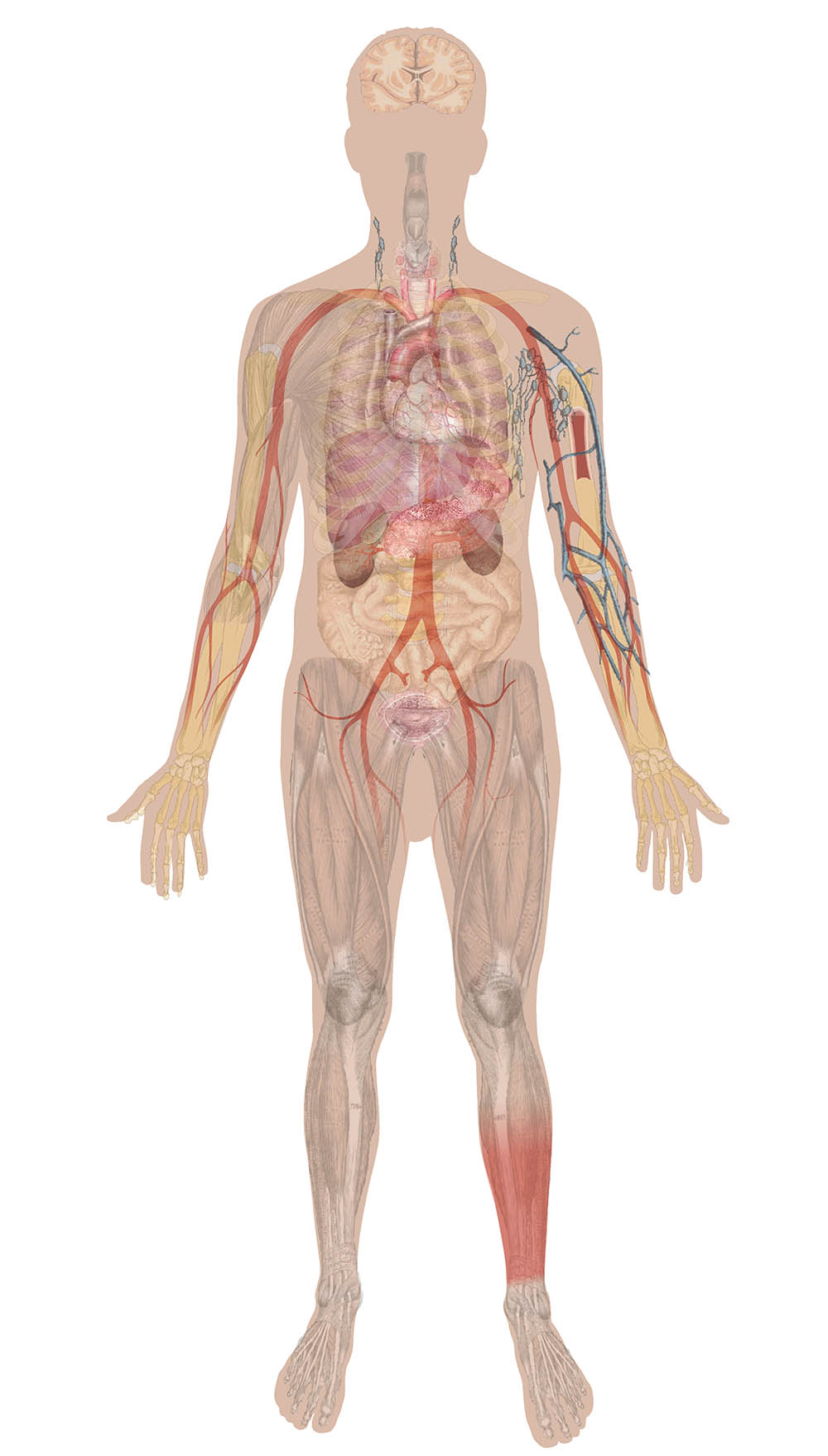
永續社 www.epa.url.tw 林雨莊循環系統是動物體內一個關鍵的系統,負責運輸氧氣、養分、廢物和其他重要物質,確保全身的細胞能夠正常運作。循環系統的核心是心臟、血管和血液,它們共同作用,維持體內的穩定環境,支持各種生理過程。
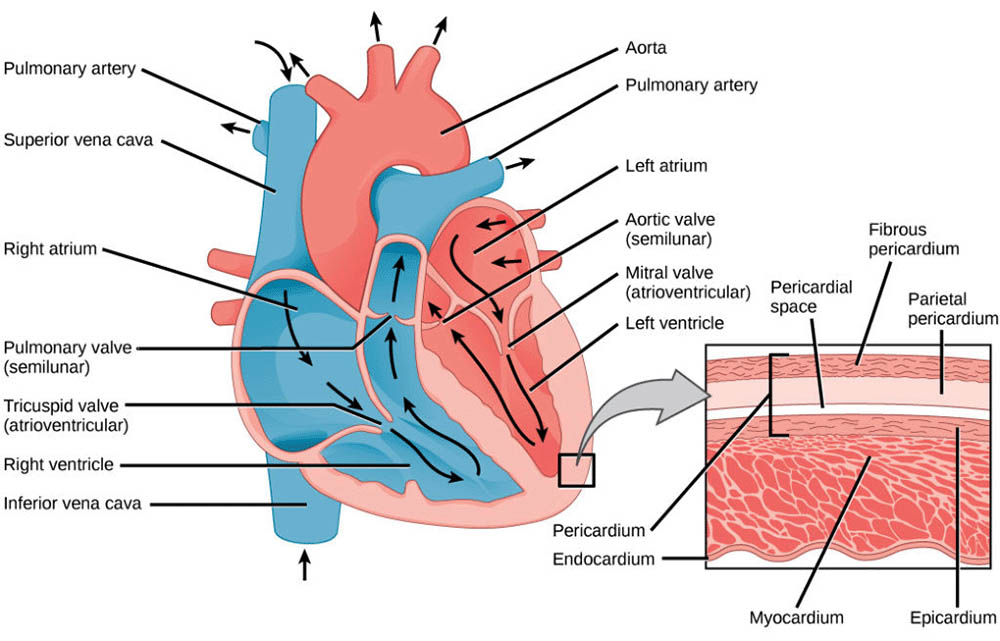
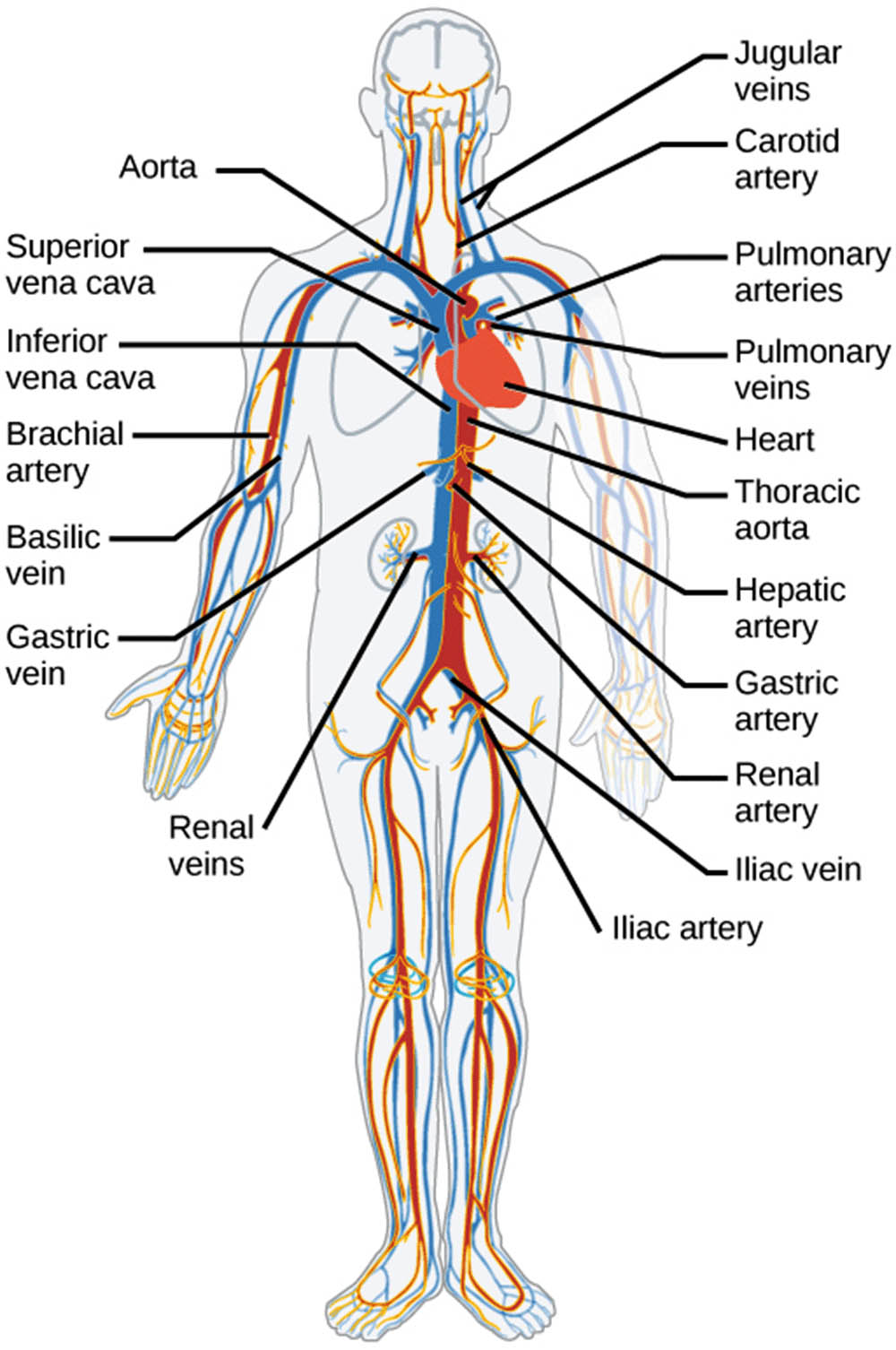
心臟是循環系統的核心驅動力,它是一個中空的肌肉器官,位於胸腔中央,負責泵送血液至全身。心臟分為左、右兩側,每側各有一個心房和一個心室。右心房從全身的靜脈接收缺氧血液,將其泵入右心室,再通過肺動脈將血液送至肺部進行氣體交換。經過氧氣充盈的血液再由肺靜脈送回左心房,進入左心室,最後經由主動脈將富含氧氣的血液輸送至全身各個器官與組織。這個過程稱為體循環,而將血液從心臟送往肺部再返回的循環過程稱為肺循環。
心臟的每次跳動由心臟內的節律細胞控制,這些細胞能夠自主產生電訊號,促使心臟按規律收縮和放鬆。心跳頻率會隨著身體的需求而變化,例如在運動或壓力狀態下,心跳會加快,以確保身體能夠獲取足夠的氧氣和能量。同樣,在安靜或睡眠狀態下,心跳則會減慢,降低能量消耗。
血液是循環系統的運輸媒介,它由血漿、紅血球、白血球和血小板組成。血漿是血液中的液體部分,包含水、電解質、激素、營養物質和廢物,這些物質在血漿中被運輸至各個器官。紅血球是血液中最重要的細胞,負責攜帶氧氣。紅血球內含有一種稱為血紅素的蛋白質,能與氧氣結合,並將氧氣從肺部運送到全身各處,隨後再將二氧化碳帶回肺部排出。白血球則負責保護身體免受病原體的侵害,參與免疫反應。血小板的主要功能是促進凝血,當血管受損時,血小板會迅速聚集在傷口處,形成血凝塊,防止過多的血液流失。
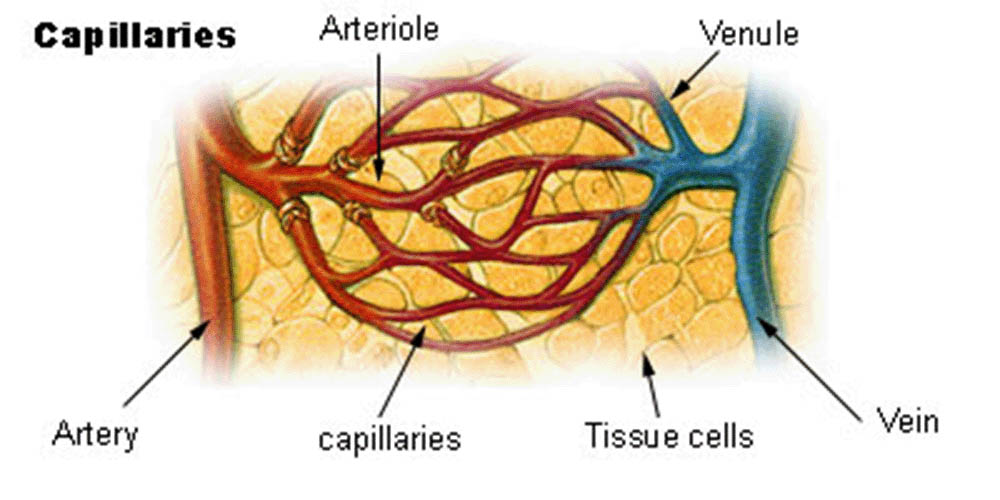
血管是運輸血液的管道,分為動脈、靜脈和毛細血管。動脈負責將心臟泵出的血液運送至全身,動脈壁厚實且富有彈性,能夠承受高壓的血流。隨著動脈分支成更小的動脈和微血管,血液進一步流向各個組織和器官。毛細血管是血管系統中最細小的部分,僅由一層細胞構成,這樣的構造使得氣體、養分和廢物能夠通過毛細血管壁進行交換,確保組織和細胞獲得所需的物質。靜脈則負責將用過的血液帶回心臟,靜脈的壁比動脈薄,內部具有防止血液倒流的瓣膜,確保血液能夠順利返回心臟。
在循環過程中,氧氣從肺部進入血液,並被紅血球攜帶到全身。各個組織通過毛細血管吸收氧氣並釋放二氧化碳,這些二氧化碳會隨著血液流動返回肺部,在那裡通過呼吸被排出體外。同時,血液還攜帶著養分,如葡萄糖、氨基酸和脂肪酸,這些養分通過毛細血管進入細胞,為細胞提供能量。此外,廢物如尿素也會通過血液運輸至腎臟,經由泌尿系統排出。
循環系統的功能不僅限於運輸氧氣和養分,它還在體溫調節、酸鹼平衡和免疫防禦中發揮關鍵作用。當外界環境溫度上升時,皮膚表面的毛細血管會擴張,增加血液流量,以加速體內熱量的散失,反之當外界溫度下降時,血管則會收縮,減少熱量流失,從而保持體溫穩定。此外,血液中的緩衝系統能夠調節血液的酸鹼值,確保體內環境的穩定,特別是防止因代謝產生的酸性或鹼性物質對身體造成損害。
循環系統與其他身體系統密切合作。例如,與呼吸系統的合作使得氣體交換能夠順利進行,為身體提供充足的氧氣。同時,循環系統還與消化系統和泌尿系統合作,負責運送消化吸收的養分及排泄代謝廢物。內分泌系統則通過激素調控心臟的跳動和血管的擴張或收縮,影響血壓和血液分布,確保身體各部分能夠適應環境變化和內部需求。
循環系統的異常可能導致嚴重的健康問題,如高血壓、心臟病、動脈硬化和貧血等。高血壓是指動脈中的血壓長期處於過高水準,這會對心臟和血管造成過度的負擔,增加中風、心臟病發作等風險。動脈硬化則是動脈壁逐漸變得僵硬,這會限制血液流動,進一步增加心血管疾病的風險。貧血則是由於紅血球數量不足或血紅素異常,導致身體無法獲取足夠的氧氣,使人感到疲憊和虛弱。
由於循環系統在維持生命功能中的重要性,保持其健康至關重要。飲食、運動和壓力管理等生活方式的調整,對於維持心血管系統的健康有積極影響。
循環系統是生物體內最重要的系統之一,它在維持生命活動中扮演著不可或缺的角色。這個系統的重要性體現在多個方面,涉及到整個機體的生理功能和健康狀態。
首先,循環系統是體內物質運輸的主要途徑。血液作為循環系統的核心介質,負責將氧氣、營養物質和激素等重要物質輸送到全身各個細胞。同時,它還將細胞代謝產生的廢物和二氧化碳等代謝副產品運送到排泄器官進行清除。這種物質交換和運輸功能確保了細胞能夠獲得維持生命所需的必要物質,並及時清除有害物質,維持體內環境的穩定。
其次,循環系統在體溫調節中起著關鍵作用。通過調節皮膚血管的舒張和收縮,循環系統能夠有效地控制體內熱量的散發和保存。當環境溫度較高時,皮膚血管舒張,增加血液流向皮膚表面,促進熱量散發;而在寒冷環境中,皮膚血管收縮,減少熱量流失,保護體內重要器官的溫度穩定。這種體溫調節機制對於維持生物體的正常生理功能至關重要。
循環系統還在免疫防禦中發揮著重要作用。血液中含有大量的白血球和抗體,這些免疫細胞和分子能夠通過血液循環到達全身各處,及時發現和消滅入侵的病原體。此外,循環系統還參與炎症反應,通過增加受損部位的血流量,將更多的免疫細胞和修復因子運送到受傷或感染的區域,促進修復和恢復過程。
在維持體內平衡方面,循環系統扮演著樞紐角色。它通過調節血液中各種離子、養分和激素的濃度,保持體內環境的穩定。例如,循環系統參與調節體內的酸鹼平衡、滲透壓和水分平衡等重要生理指標。當體內出現偏離正常範圍的情況時,循環系統能夠迅速做出反應,通過調整血流量和血液成分來恢復平衡。
循環系統對於器官功能的維持也至關重要。每個器官都需要穩定的血液供應來維持其正常功能。例如,心臟本身就需要冠狀動脈提供充足的血液供應,以確保心肌細胞獲得足夠的氧氣和營養。大腦作為高度耗氧器官,更是依賴於穩定的血液供應來維持正常的神經活動。腎臟則通過循環系統來執行其過濾和排泄功能,調節體內水分和電解質平衡。
在應對緊急情況時,循環系統表現出驚人的適應能力。當面臨壓力或急性生理需求時,如運動或危險情況,循環系統能夠迅速調整血流分配。例如,在劇烈運動時,肌肉組織的血流量會顯著增加,以滿足增加的氧氣和能量需求。同時,消化系統等非緊急器官的血流量會相應減少,以確保重要器官如心臟和大腦的血液供應。
循環系統還在內分泌調節中扮演著重要角色。許多激素通過血液運輸到目標器官,發揮其生理調節作用。例如,胰島素通過血液循環到達肝臟、肌肉和脂肪組織,調節血糖水準;甲狀腺激素則通過循環系統影響全身代謝率。這種激素運輸功能使得循環系統成為體內各系統協調工作的重要媒介。
此外,循環系統在生長發育和修復過程中也發揮著重要作用。在胚胎發育階段,循環系統的形成是器官發育的基礎。在成體中,當組織受損時,循環系統負責將修復所需的細胞和生長因子運送到受損部位,促進組織的修復和再生。
最後,循環系統的健康狀況直接反映了整體健康水準。許多全身性疾病,如高血壓、動脈粥樣硬化和糖尿病等,都與循環系統功能異常密切相關。因此,維護循環系統的健康不僅對於預防心血管疾病至關重要,也是保持整體健康的基礎。
總之,循環系統的重要性體現在其作為物質運輸、體溫調節、免疫防禦、體內平衡維持、器官功能支持、應急反應、內分泌調節以及生長修復等多個方面的核心角色。理解循環系統的重要性不僅有助於我們更好地認識人體生理,也為疾病預防和健康管理提供了重要的理論基礎。
循環系統是生物體內一個複雜而精密的系統,它通過血液的流動,將氧氣、營養物質和其他重要成分輸送到身體的各個部位,同時將代謝廢物和二氧化碳等帶離細胞。這個系統的運作對於維持生命至關重要,它不僅支持著細胞的基本生理功能,還參與調節體溫、維持體液平衡、傳遞激素信息以及支持免疫防禦等多項重要生理過程。
循環系統的核心組成包括心臟、血管和血液。心臟作為整個系統的動力來源,通過有節奏的收縮和舒張,推動血液在血管網絡中流動。血管系統包括動脈、靜脈和毛細血管,它們共同構成了一個封閉的管道網絡,使血液能夠到達身體的每一個角落。血液則是循環系統中流動的介質,它不僅運輸氧氣和營養物質,還包含了免疫細胞、凝血因子等重要成分。
在高等動物中,循環系統通常分為體循環和肺循環兩個部分。體循環負責將含氧血液從心臟左心室泵出,經過主動脈和各級動脈分支,最終到達身體各處的組織和器官。在毛細血管網中,血液與組織液進行物質交換,然後通過靜脈系統回流到右心房。肺循環則負責將缺氧血液從右心室泵出,經肺動脈進入肺部,在肺泡周圍的毛細血管中進行氣體交換,吸收氧氣並釋放二氧化碳,然後經肺靜脈回到左心房。這兩個循環系統的協調運作,確保了身體各部位都能獲得充足的氧氣和營養供應。
血液在循環系統中的流動遵循特定的規律。從心臟流出的血液首先進入大動脈,然後逐漸分支進入較小的動脈、細動脈,最後到達毛細血管網。在毛細血管中,血液與組織液之間進行物質交換。之後,血液匯集into小靜脈、靜脈,最終通過大靜脈回流到心臟。這個過程中,血壓和血流速度會發生變化。在動脈系統中,血壓較高,血流速度快;而在靜脈系統中,血壓降低,血流速度減慢。這種壓力梯度的存在確保了血液能夠持續流動,克服重力和其他阻力。
循環系統的功能不僅限於物質運輸。它在體溫調節中扮演著重要角色。當體溫升高時,皮膚血管會擴張,增加皮膚表面的血流量,促進熱量散發;當體溫下降時,皮膚血管收縮,減少熱量損失。這種機制對於維持體內恆定的溫度環境至關重要。
在免疫防禦方面,循環系統也發揮著關鍵作用。白血球通過血液循環到達身體各處,監測和應對潛在的病原體入侵。當發生感染或炎症時,循環系統能夠迅速將更多的免疫細胞和抗體運送到受影響的區域,加強局部的免疫反應。
循環系統還參與體內的水分平衡和pH值調節。血液中的蛋白質和電解質有助於維持適當的滲透壓,影響體內水分的分佈。同時,血液中的緩衝系統(如碳酸氫根緩衝系統)有助於維持體內穩定的pH環境,這對於各種生化反應的正常進行至關重要。
在內分泌系統的功能中,循環系統扮演著重要的傳遞角色。各種激素通過血液運輸到達目標器官,從而實現對全身代謝、生長發育、生殖等過程的調控。這種遠距離的信號傳遞使得體內各器官系統能夠協調一致地工作。
循環系統的另一個重要功能是參與凝血過程。當血管受損時,血小板和凝血因子能夠迅速聚集在受傷部位,形成血凝塊,防止過多失血。這種機制對於維護機體的完整性和應對外傷至關重要。
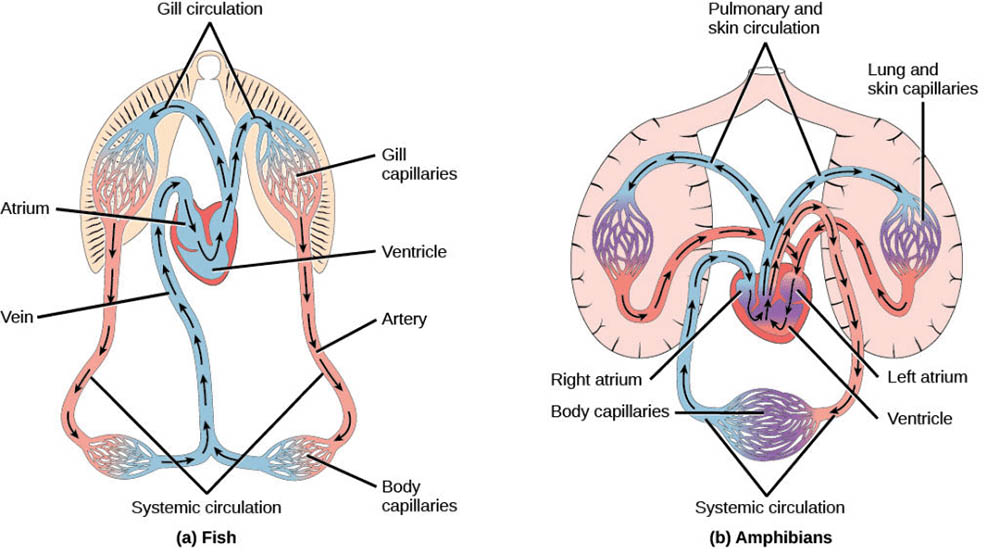
在不同的動物中,循環系統的結構和功能可能會有所不同。例如,一些簡單的無脊椎動物可能只有開放式循環系統,體液直接灌注在組織間隙中。而在魚類中,心臟通常只有兩個腔室,血液經過鰓進行氣體交換。隨著動物演化,循環系統逐漸變得更加複雜和高效,以適應不同的生存環境和生理需求。
循環系統的健康與整體健康密切相關。許多常見的健康問題,如高血壓、動脈粥樣硬化、心臟病等,都與循環系統的功能異常有關。因此,保持健康的生活方式,如定期運動、均衡飲食、控制壓力等,對於維護循環系統的健康至關重要。
循環系統還具有驚人的適應能力和可塑性。例如,在長期進行耐力運動訓練後,心臟的泵血能力會增強,血管的彈性會提高,這些變化有助於提高整體的心血管功能和運動表現。同樣,在某些病理情況下,如冠狀動脈阻塞,循環系統可能會形成側支循環,部分彌補血流受阻的影響。
在醫學研究和臨床實踐中,對循環系統的研究一直是重點領域。現代醫學技術,如心臟超聲、血管造影、心電圖等,為我們提供了觀察和評估循環系統功能的重要工具。這些技術不僅有助於疾病的診斷和治療,也加深了我們對循環系統工作原理的理解。
循環系統與其他生理系統之間存在著密切的相互作用。例如,呼吸系統通過氣體交換為血液提供氧氣;消化系統則將吸收的營養物質輸送到血液中;而泌尿系統則協助調節血液的成分和容量。這種系統間的協調合作,確保了整個機體的穩定運作。
最後,值得注意的是,循環系統的功能會隨年齡、性別、環境等因素而發生變化。例如,隨著年齡增長,血管彈性可能會降低,心臟功能可能會有所減弱。了解這些正常的生理變化,對於正確評估健康狀況和制定合適的保健策略十分重要。
循環系統是一個複雜而精密的系統,它通過心臟、血管和血液的協同工作,維持著生命活動所需的物質運輸、體溫調節、免疫防禦等多項重要功能。深入了解循環系統的結構和功能,不僅有助於我們更好地理解人體生理,也為疾病預防和健康管理提供了重要的理論基礎。
循環系統的結構是一個精巧而複雜的網絡,由心臟、血管和血液三大主要組成部分構成。這個系統的設計旨在確保身體各個部位都能獲得充足的氧氣和營養供應,同時有效地清除代謝廢物。讓我們深入探討循環系統的各個組成部分及其獨特的結構特點。
心臟是循環系統的核心動力來源,它是一個中空的肌肉器官,大小約與成人的拳頭相當。心臟分為左右兩半,每半又分為上下兩個腔室,分別稱為心房和心室。左心房和左心室負責體循環,而右心房和右心室則負責肺循環。心臟的壁由三層組織構成:最外層是心包膜,中間是心肌層,最內層是心內膜。心肌層是心臟最厚的一層,由特殊的心肌細胞組成,這些細胞能夠自主收縮,產生心臟跳動。
心臟內部有四個瓣膜,分別是二尖瓣(僧帽瓣)、三尖瓣、主動脈瓣和肺動脈瓣。這些瓣膜確保血液在心臟內單向流動,防止血液倒流。二尖瓣位於左心房和左心室之間,三尖瓣位於右心房和右心室之間,主動脈瓣位於左心室和主動脈的交界處,而肺動脈瓣則位於右心室和肺動脈的交界處。
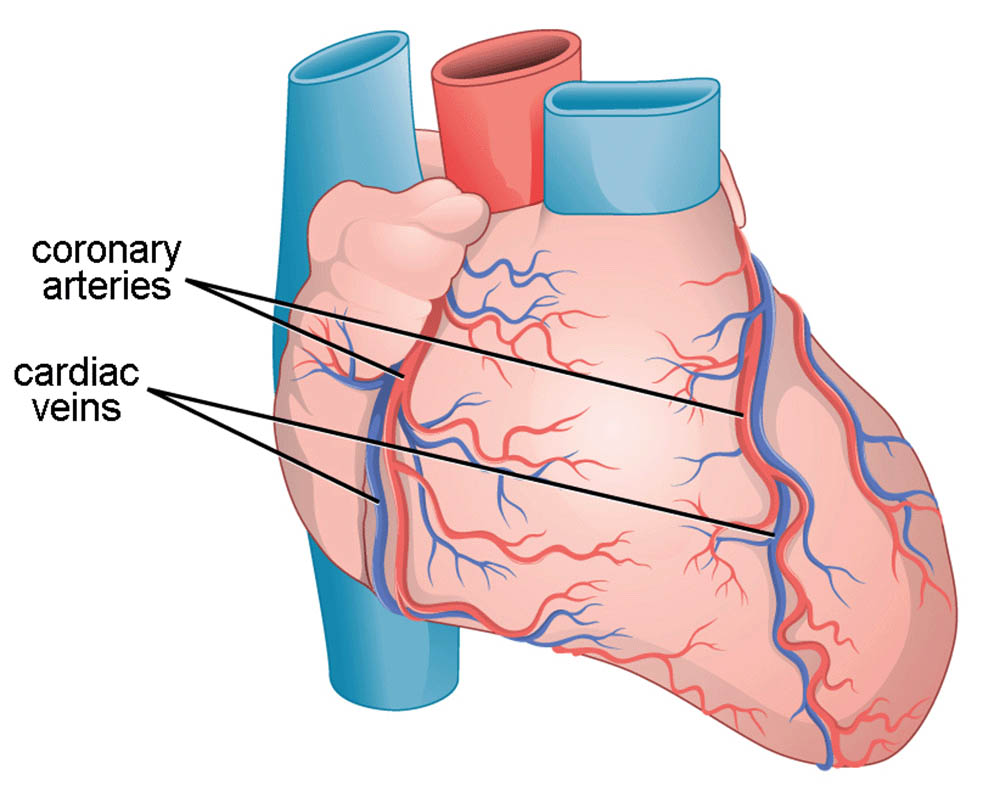
心臟的血液供應主要依靠冠狀動脈系統。冠狀動脈從主動脈根部分支出來,分為左右兩支,進一步分支形成網絡,覆蓋整個心臟表面,為心肌提供氧氣和營養。冠狀動脈的健康對心臟功能至關重要,冠狀動脈疾病是導致心臟病的主要原因之一。
血管系統是循環系統的"管道",負責將血液輸送到全身各處。血管系統主要包括動脈、靜脈和毛細血管。動脈負責將血液從心臟輸送到身體各部位,靜脈則將血液從身體各部位帶回心臟,而毛細血管則連接動脈和靜脈,是物質交換發生的主要場所。
動脈壁由三層組織構成:最內層是內皮層,中間是平滑肌層,最外層是結締組織層。動脈壁厚而有彈性,能夠承受高壓血液的衝擊。主動脈是最大的動脈,從左心室出發,逐漸分支成較小的動脈和細動脈。動脈系統呈樹狀分布,確保血液能夠到達身體的每一個角落。
靜脈的結構與動脈類似,但壁較薄,彈性較差。靜脈系統中的一個特殊結構是靜脈瓣,這些單向瓣膜防止血液在靜脈中倒流,特別是在對抗重力時。大靜脈如上下腔靜脈將血液匯集到右心房。靜脈系統的另一個重要組成部分是門靜脈系統,它將來自腸道的血液首先輸送到肝臟進行處理,然後再回到心臟。
毛細血管是循環系統中最小的血管,其壁只由一層內皮細胞組成。這種極薄的結構使得氧氣、營養物質和代謝廢物能夠在血液和組織液之間快速交換。毛細血管網遍布全身,確保每個細胞都能獲得必要的供給。值得注意的是,某些器官如肝臟和腎臟具有特殊的毛細血管結構,稱為竇狀毛細血管,這種結構有利於更高效的物質交換和過濾。
血液是循環系統中流動的介質,由液體成分(血漿)和細胞成分(紅血球、白血球和血小板)組成。血漿約占血液總量的55%,主要由水、蛋白質、電解質和其他溶質組成。紅血球負責運輸氧氣,白血球參與免疫防禦,而血小板則在凝血過程中發揮重要作用。
循環系統的結構還包括一些特殊的血管網絡和結構。例如,在腦部有血腦屏障(Blood-Brain Barrier),這是一種特殊的毛細血管結構,能夠選擇性地允許某些物質通過,保護大腦免受潛在有害物質的影響。在肺部,肺泡與毛細血管緊密接觸,形成氣血屏障(Air-Blood Barrier),這種結構有利於氧氣和二氧化碳的快速交換。
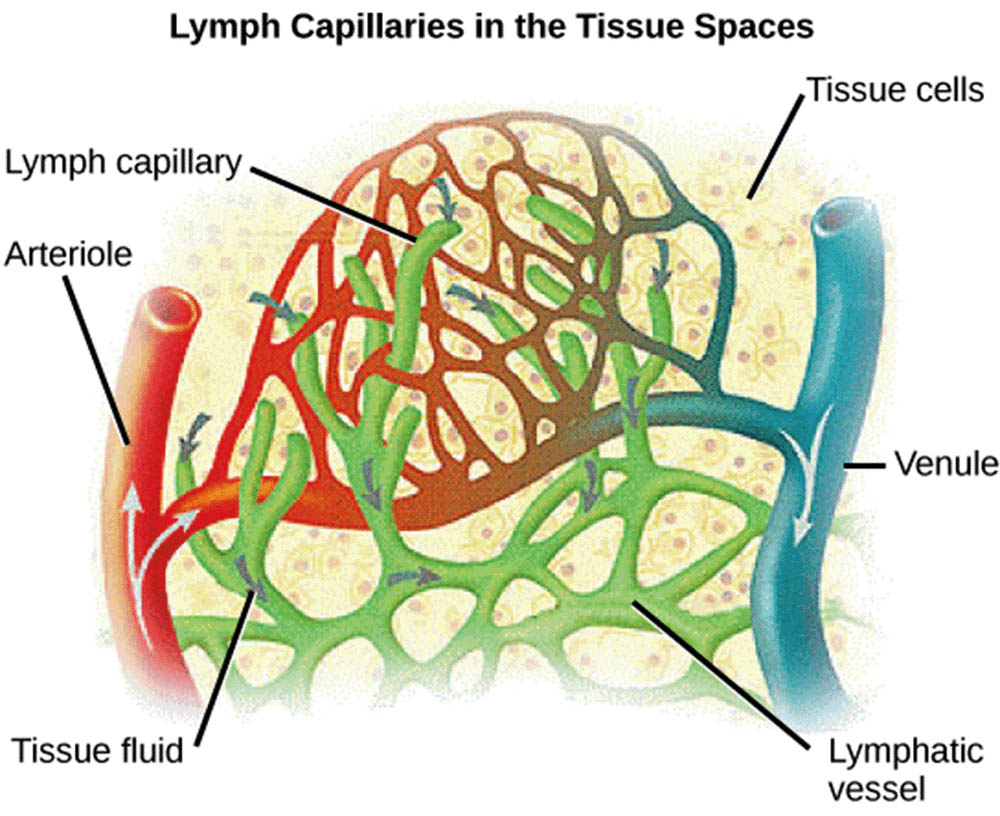
淋巴系統雖然不直接參與血液循環,但它與循環系統密切相關,可以被視為循環系統的一個重要輔助部分。淋巴管網遍布全身,收集組織間隙中的多餘液體(即淋巴液),最終將其回輸到靜脈系統。淋巴結分布在淋巴管的沿途,是重要的免疫器官,能夠過濾淋巴液並產生免疫細胞。
循環系統的結構還體現了驚人的適應性和可塑性。例如,在某些病理狀態下,如冠狀動脈阻塞,心臟可能會發展出側支循環(Collateral Circulation),即新的血管通路,以彌補原有血管功能的不足。這種適應性機制展示了循環系統結構的動態特性。
在胚胎發育過程中,循環系統的形成是一個複雜而精確的過程。心臟最早開始發育,從一個簡單的管狀結構逐漸發展成四腔結構。血管系統則通過血管生成(Angiogenesis)過程形成,這個過程在成年後仍然可以發生,例如在傷口癒合或腫瘤生長過程中。
循環系統的結構還與其他系統密切相關。例如,與呼吸系統的關係體現在肺循環中;與消化系統的關係體現在肝門靜脈系統中;與內分泌系統的關係體現在血管對各種激素的反應性上。這種結構上的聯繫確保了各系統功能的協調。
值得注意的是,循環系統的結構在不同物種間可能存在顯著差異。例如,魚類的心臟只有兩個腔室,血液經過鰓進行氣體交換;而兩棲動物則有三個心腔,反映了從水生到陸生環境的適應過程。這種結構上的差異反映了不同物種對其生存環境的適應。
循環系統的結構還包括一些特殊的血管結構。例如,動靜脈吻合(Arteriovenous Anastomoses)是動脈和靜脈之間的直接連接,在皮膚、腎臟等部位存在,可以調節局部血流。另一個例子是門脈系統(Portal System),如肝門靜脈系統,它將來自腸道的血液首先輸送到肝臟進行處理,然後再回到心臟。
在微觀層面,血管壁的結構也極為精巧。內皮細胞之間的緊密連接(Tight Junctions)控制著物質通過血管壁的程度,在不同器官中可能有所不同。例如,腎小球的毛細血管具有特殊的孔隙結構,有利於血液的過濾。
循環系統的結構是一個高度組織化、協調統一的整體。從心臟的強力泵送,到大小血管的精密分布,再到微觀層面的組織結構,每一個部分都為維持生命活動發揮著不可或缺的作用。深入理解這些結構特點,不僅有助於我們更好地認識人體生理,也為疾病診斷和治療提供了重要的理論基礎。
動物的循環系統在進化過程中呈現出豐富多樣的變化,這些變化反映了不同物種對其特定生存環境的適應。從最簡單的單細胞生物到複雜的哺乳動物,循環系統的結構和功能都經歷了顯著的演變。這種多樣性不僅體現在系統的複雜程度上,也表現在特定結構的適應性變化上。
在最簡單的單細胞生物中,如變形蟲,並不存在專門的循環系統。這些生物通過細胞質的流動來實現物質的運輸和交換。隨著生物體變得更加複雜,專門的循環系統逐漸演化出來。
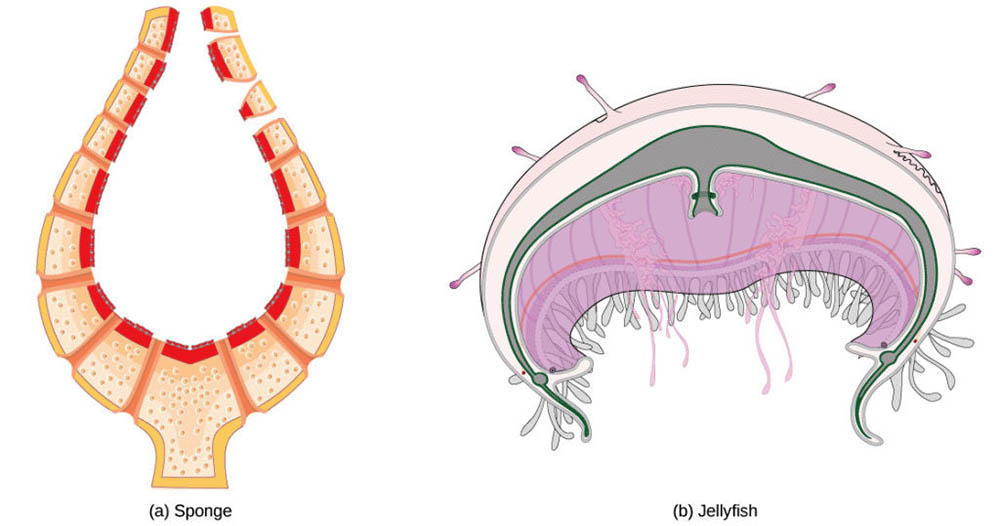
海綿動物是最原始的多細胞動物之一,它們沒有真正的循環系統。相反,海綿動物通過水流系統來運輸營養物質和氧氣。水通過海綿體表的小孔進入,經過內部的腔室,然後從大的出水孔排出。這種簡單的系統雖然不能被稱為真正的循環系統,但已經展現了物質運輸的基本功能。
腔腸動物,如水母和海葵,具有胃腔系統(Gastrovascular System)。這種系統既是消化系統又是循環系統,通過胃腔分支將營養物質直接輸送到體內各個部位。這種結構在扁形動物中也可以看到,如絛蟲。雖然這不是封閉的循環系統,但它代表了向更複雜循環系統發展的一個重要步驟。
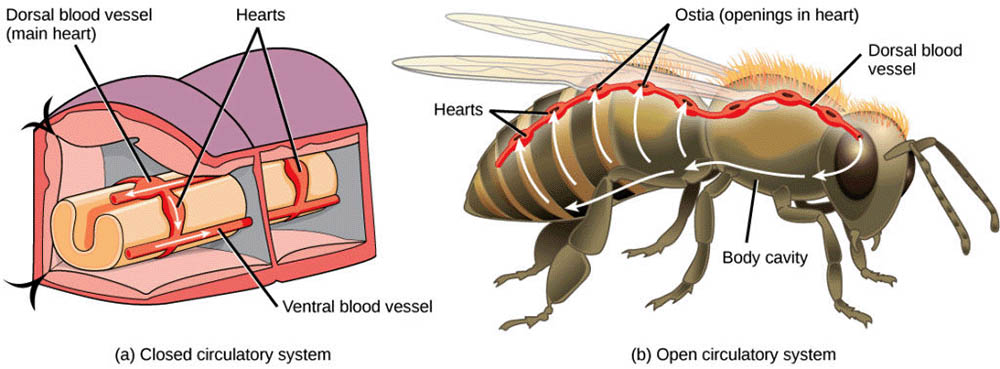
環節動物,如蚯蚓,擁有封閉的循環系統。他們的血液被限制在血管內,由收縮的血管(通常是背側血管)推動血液流動。這種系統雖然簡單,但已經能夠更有效地將氧氣和營養物質輸送到身體各個部位。
昆蟲和其他節肢動物則採用了開放式循環系統。在這種系統中,心臟(通常是一個管狀器官)將血液(被稱為血淋巴)泵入體腔,然後血淋巴直接浸潤各個組織和器官。這種系統雖然在物質運輸效率上不如封閉式系統,但它適應了昆蟲小型化和高度節段化的身體結構。
軟體動物群展現了循環系統多樣性的另一面。例如,章魚和魷魚擁有封閉式循環系統,包括一個主心臟和兩個鰓心臟。這種結構使得這些動物能夠適應高度活躍的生活方式。相比之下,某些雙殼類動物如蛤蜊,則擁有開放式循環系統。
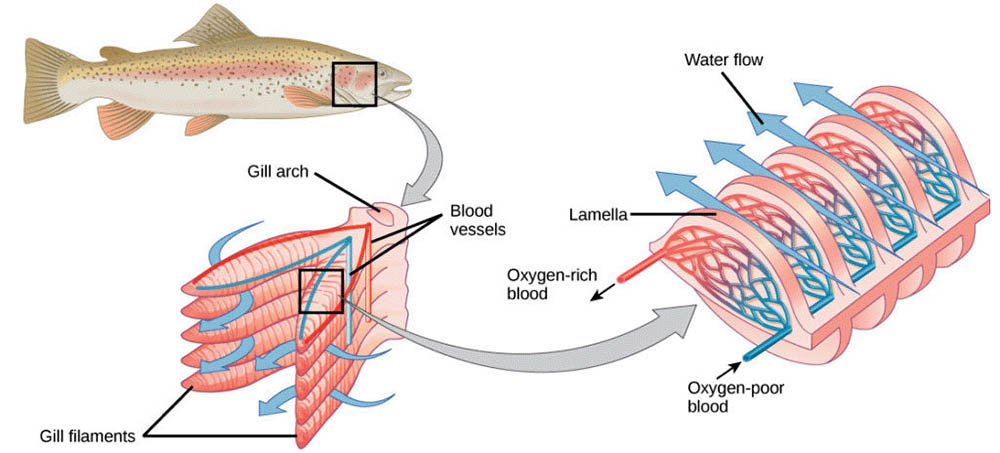
在脊椎動物中,循環系統的複雜性進一步提高。魚類擁有雙迴路循環系統,但心臟只有兩個腔室:一個心房和一個心室。血液從心室泵出,經鰓進行氣體交換,然後流向全身,最後回到心房。這種結構適應了水生環境,但限制了血液的充分氧合。
兩棲動物代表了從水生到陸生環境過渡的重要一步。它們的心臟通常有三個腔室:兩個心房和一個心室。這種結構允許部分分離含氧血和缺氧血,但混合仍然存在。青蛙的循環系統就是一個很好的例子,它們的皮膚也參與氣體交換,補充了肺部功能。
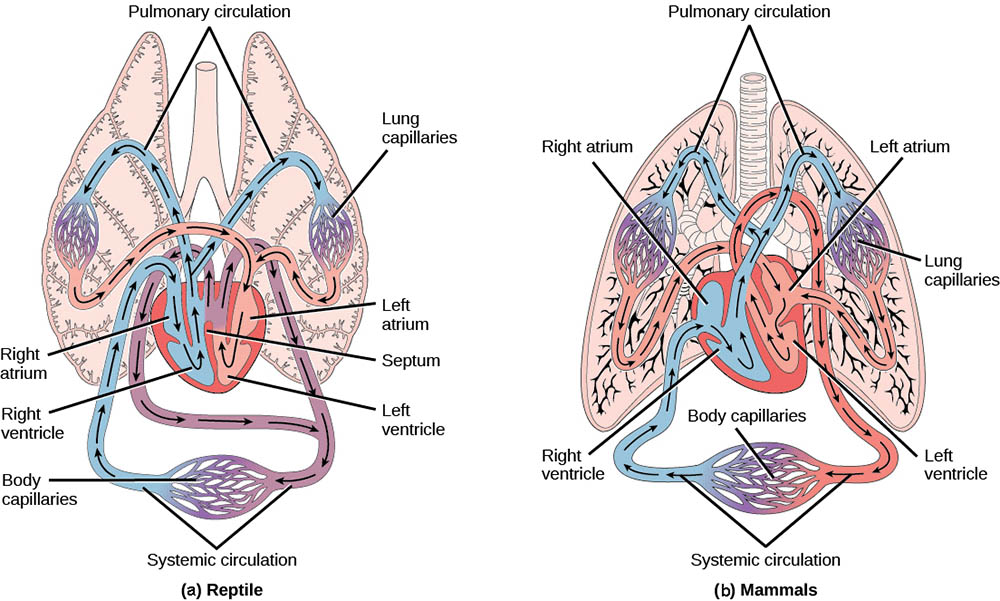
爬行動物展現了向完全分離含氧血和缺氧血過渡的中間階段。大多數爬行動物有三個心腔,但心室部分分隔。鱷魚是一個特例,它們擁有完全分隔的四腔心臟,這被認為是對其半水生生活方式的適應。
鳥類和哺乳動物擁有最先進的循環系統,包括完全分隔的四腔心臟和雙迴路循環。這種結構確保了含氧血和缺氧血的完全分離,大大提高了氧氣運輸的效率。這種高效的循環系統支持了這些動物群的高代謝率和持續的體溫調節。
值得注意的是,即使在同一動物門類中,也可能存在顯著的變異。例如,魚類中的鯊魚和鰩魚擁有更發達的循環系統,包括更多的心臟瓣膜和更複雜的血管網絡。這些特點可能與它們活躍的生活方式和特殊的生理需求有關。
某些動物還發展出了特殊的循環系統適應。例如,長頸鹿面臨將血液泵送到高處的挑戰,因此發展出了特殊的血管結構和高血壓機制。深海魚類則需要適應高壓環境,它們的循環系統包含特殊的適應性特徵,如更具彈性的血管。
水生哺乳動物如鯨和海豚,雖然保留了基本的哺乳動物循環系統結構,但也發展出了特殊的適應。例如,它們擁有更大的血液容量和更多的肌紅蛋白,這有助於在長時間潛水時儲存氧氣。此外,它們還發展出了特殊的血管網絡,稱為潛水反應網(Diving Response Network),可以在潛水時選擇性地減少對非重要器官的血液供應。
某些極端環境中的動物展現了循環系統的獨特適應。例如,生活在高海拔地區的動物,如羊駝,擁有特殊的血紅蛋白結構,能夠在低氧環境中更有效地結合氧氣。極地動物如企鵝,則發展出了特殊的血管結構來控制熱量損失,這被稱為逆流熱交換系統(Countercurrent Heat Exchange System)。
某些無脊椎動物展現了循環系統的有趣變體。例如,海星擁有水管系統(Water Vascular System),這是一種獨特的液壓系統,用於運動和攝食。雖然這不是典型意義上的循環系統,但它執行了類似的功能。
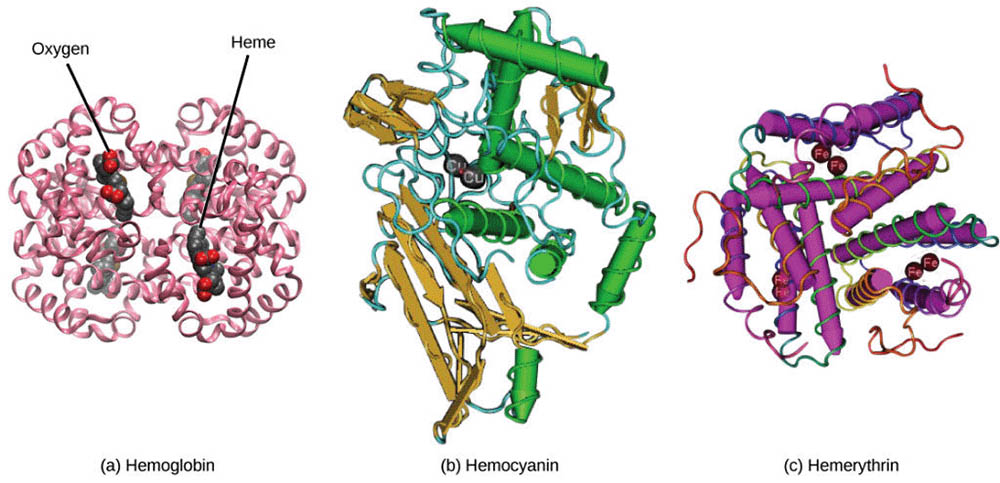
在微觀層面上,不同動物的血液成分也存在顯著差異。例如,許多無脊椎動物的血液中含有血青素(Hemocyanin)而不是血紅蛋白來運輸氧氣。血青素含銅,在結合氧氣時呈現藍色。這種差異反映了不同生物在進化過程中對氧氣運輸的不同解決方案。
某些動物還發展出了特殊的心臟結構。例如,頭足類動物如章魚,除了主心臟外,還有專門用於將血液泵送到鰓部的鰓心臟。這種結構提高了氣體交換的效率。
在體型極小的動物中,如某些昆蟲,循環系統可能會大大簡化。例如,果蠅的心臟僅由幾個心肌細胞組成。這種極度簡化的結構仍然能夠滿足其基本的生理需求。
某些寄生蟲,如絛蟲,由於其特殊的生活方式,完全失去了循環系統。它們通過直接吸收宿主消化道中的營養物質來維持生命活動。這種退化性演化展示了生物如何適應特定的生態位。
在進化的過程中,循環系統的發展往往與呼吸系統的發展密切相關。例如,昆蟲的氣管系統(Tracheal System)直接將氧氣輸送到組織,這部分解釋了為什麼它們可以維持開放式循環系統。
某些兩棲動物如蠑螈,保留了幼體時期的鰓,同時也發展出了肺。這種雙重呼吸系統反映在其循環系統的特殊結構上,表現為更複雜的心臟分隔和血管分佈。
在胚胎發育過程中,高等脊椎動物的循環系統會經歷一系列變化,某種程度上重現了進化史。例如,人類胚胎早期的心臟結構類似於魚類,然後逐漸發展成哺乳動物的四腔結構。這種發育過程為我們理解循環系統的進化提供了重要線索。
動物循環系統的變化反映了生物適應性進化的多樣性和複雜性。從簡單的開放系統到複雜的封閉雙循環系統,每種變體都是特定生存環境和生理需求的產物。這種多樣性不僅體現了生命的奇妙,也為我們理解不同物種的生理功能和生態適應提供了重要的視角。
血液是循環系統中流動的生命之源,它的結構和功能對維持生命活動至關重要。血液由液體成分(血漿)和固體成分(血細胞)組成,這種獨特的結構使其能夠執行多種關鍵的生理功能。
血漿是血液的液體部分,約占血液總容量的55%。它主要由水、蛋白質、電解質、激素、營養物質和代謝廢物組成。血漿蛋白包括白蛋白、球蛋白和纖維蛋白原,它們在維持血液滲透壓、運輸物質和凝血過程中發揮重要作用。白蛋白是最豐富的血漿蛋白,它有助於維持血液的膠體滲透壓,防止水分從血管滲出。球蛋白包括多種免疫球蛋白,對免疫防禦至關重要。纖維蛋白原則在凝血過程中起關鍵作用。
血細胞是血液的固體成分,主要包括紅血球、白血球和血小板。紅血球是最為豐富的血細胞,其主要功能是運輸氧氣。成熟的紅血球不含細胞核,呈雙凹圓盤狀,這種特殊的形狀增加了表面積,有利於氣體交換。紅血球內富含血紅蛋白,一種含鐵的蛋白質,能夠可逆地與氧結合。這使得紅血球能夠在肺部結合氧氣,並將其運送到全身各處的組織。
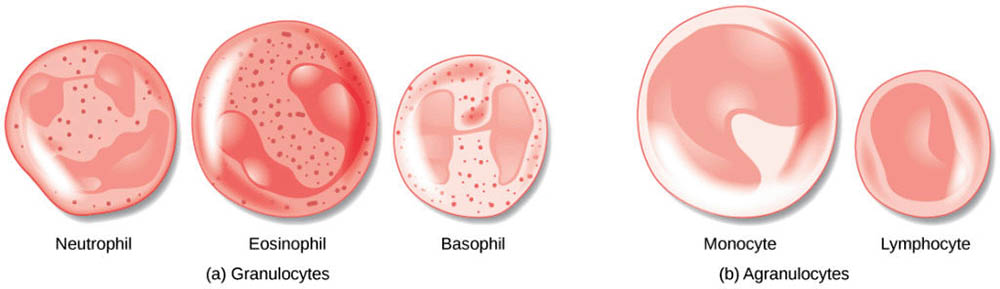
白血球是免疫系統的主要執行者,負責抵抗病原體入侵和清除異物。白血球可分為粒細胞(中性粒細胞、嗜酸性粒細胞和嗜鹼性粒細胞)和無粒細胞(淋巴細胞和單核細胞)。這些不同類型的白血球在免疫反應中扮演不同的角色。例如,中性粒細胞主要負責吞噬細菌,而淋巴細胞則參與特異性免疫反應。
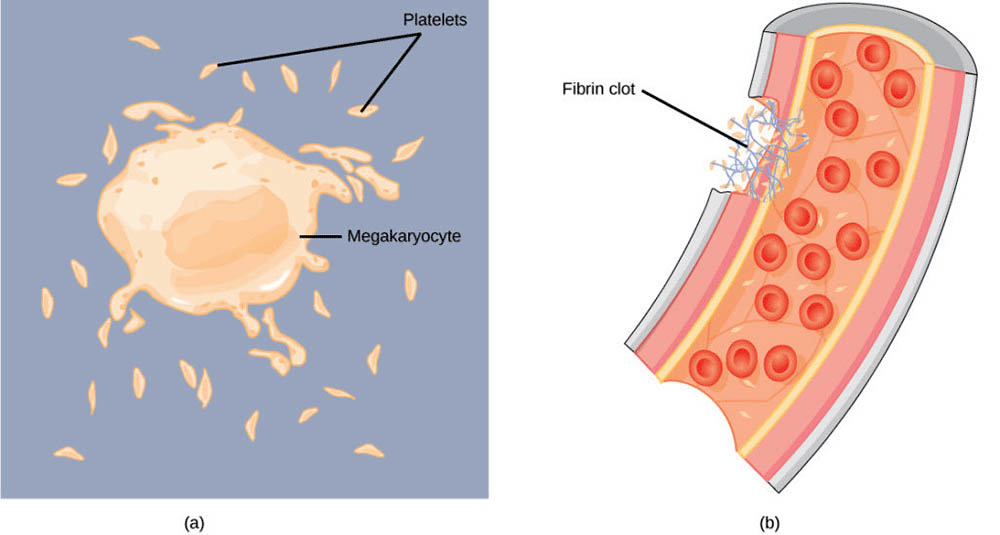
血小板是最小的血細胞,實際上是由骨髓中巨核細胞脫落的細胞片段。它們在凝血過程中起關鍵作用,當血管受損時,血小板會聚集在傷口處,釋放凝血因子,啟動凝血級聯反應,形成血凝塊以防止失血。
血液的功能多種多樣,包括運輸、調節和保護。在運輸方面,血液將氧氣從肺部運送到全身組織,同時將二氧化碳從組織運回肺部。它還運輸營養物質、激素、代謝廢物等。在調節方面,血液參與體溫調節、維持體內酸鹼平衡和滲透壓平衡。在保護功能方面,血液中的白血球和抗體提供免疫防禦,而凝血機制則防止過度失血。
血液的組成和功能受到嚴格的調控。例如,紅血球的生成受到促紅細胞生成素的調控,這種激素的分泌會隨著氧氣水準的變化而改變。同樣,凝血因子的活性也受到精密的調控,以平衡止血需求和血栓形成的風險。
血液在人體中扮演著不可或缺的角色,其功能涉及生命維持的諸多方面。作為一種特殊的結締組織,血液通過循環系統流遍全身,執行著運輸、調節和保護等多重任務。深入了解血液在體內的作用,有助於我們更全面地認識人體生理功能和維持健康的重要性。
首先,血液最基本且最關鍵的作用是運輸功能。氧氣的運輸是其中最為重要的一環。紅血球中的血紅蛋白與肺泡中的氧氣結合,形成氧合血紅蛋白,然後通過動脈系統將氧氣輸送到全身各個組織和器官。在組織毛細血管中,由於氧分壓差的存在,氧氣從紅血球釋放出來,擴散到組織細胞中。同時,血液還負責將組織代謝產生的二氧化碳運回肺部排出體外。這個過程是維持細胞呼吸和能量產生的基礎。
除了氣體交換,血液還負責運輸多種重要的物質。營養物質如葡萄糖、氨基酸、脂肪酸和維生素等,經消化系統吸收後,通過血液運輸到需要的細胞和組織。激素作為體內重要的化學信使,也主要依靠血液進行運輸。例如,胰島素從胰腺分泌到血液中,然後被輸送到全身各處的靶器官,調節血糖水準。此外,血液還負責將代謝廢物如尿素、尿酸等運送到腎臟進行過濾和排泄。
血液在體溫調節中也發揮著關鍵作用。由於水的比熱容大,血液能夠有效地儲存和運輸熱量。當體內產熱增加時,如運動時,皮膚血管會擴張,增加皮膚表面的血流量,促進熱量向外散發。相反,在寒冷環境中,皮膚血管會收縮,減少熱量損失,同時增加對重要器官如大腦和心臟的血液供應,保護這些器官的正常功能。
維持體內環境的穩定是血液的另一個重要功能。血液參與調節體內的酸鹼平衡,主要通過其緩衝系統如碳酸氫鹽緩衝系統來實現。當體內產生過多的酸性物質時,血液中的緩衝物質能夠中和這些酸,防止pH值的劇烈波動。同時,血液還維持著體內的滲透壓平衡。血漿中的蛋白質,特別是白蛋白,通過產生膠體滲透壓來調節體內水分的分布,防止水分過度滲出血管。
血液在免疫防禦中扮演著核心角色。白血球作為免疫系統的主要執行者,通過血液循環到達全身各處,監視和應對潛在的病原體入侵。中性粒細胞能夠吞噬細菌,淋巴細胞產生抗體和參與細胞免疫反應,而單核細胞則可以分化為巨噬細胞,清除死亡的細胞和其他有害物質。血漿中的抗體和補體系統也是免疫防禦的重要組成部分,它們能夠識別和中和病原體,或者標記病原體以便免疫細胞更有效地清除。
凝血是血液的另一個關鍵保護功能。當血管受損時,血小板會迅速聚集在傷口處,形成血小板栓,暫時阻止出血。同時,血液中的凝血因子被激活,啟動凝血級聯反應,最終形成纖維蛋白網絡,產生穩定的血凝塊。這個過程不僅防止了過度失血,也是傷口癒合的第一步。值得注意的是,血液中還存在抗凝血機制,如抗凝血酶III和纖溶系統,它們能夠平衡凝血過程,防止不必要的血栓形成。
血液還在內分泌系統中發揮著重要作用。除了運輸激素外,血液中的某些成分本身就具有內分泌功能。例如,腎素-血管緊張素系統中,肝臟產生的血管緊張素原在血液中被腎臟釋放的腎素轉化為血管緊張素I,後者又在肺部和其他組織中被轉化為具有強烈生物活性的血管緊張素II。這個系統在調節血壓和體液平衡中起著關鍵作用。
在代謝調節方面,血液也扮演著重要角色。它不僅運輸代謝所需的底物和代謝產物,還參與代謝過程的調控。例如,血糖水準的維持依賴於血液中胰島素和胰高血糖素的平衡作用。血液中的脂蛋白如低密度脂蛋白(LDL)和高密度脂蛋白(HDL)參與脂質代謝,將脂肪酸和膽固醇運送到需要的組織或帶回肝臟處理。
血液在維持酸鹼平衡方面的作用不僅限於其緩衝能力。它還將代謝產生的酸性物質運送到肺部(呼出二氧化碳)和腎臟(排出氫離子)進行清除。同時,血液中的電解質如鈉、鉀、氯、碳酸氫根等離子的濃度變化也會影響酸鹼平衡,因此血液在維持這些電解質的平衡中也起著重要作用。
在組織修復和再生過程中,血液同樣發揮著關鍵作用。血小板不僅參與凝血,還能釋放多種生長因子,如血小板衍生生長因子(PDGF)和轉化生長因子β(TGF-β),這些因子能夠促進細胞增殖和血管新生,加速傷口癒合。此外,血液中的幹細胞,如造血幹細胞,在組織修復和再生中也起著重要作用。
血液還在毒素和藥物代謝中扮演重要角色。肝臟作為主要的解毒器官,需要血液將各種毒素和藥物運送到肝臟進行代謝。同時,血液中的某些蛋白質,如白蛋白,能夠結合多種藥物和毒素,影響它們的分布和代謝。
在壓力反應中,血液系統也會發生一系列變化。當面臨緊急情況時,交感神經系統被激活,導致血液中腎上腺素和去甲腎上腺素水準升高。這些激素能夠引起心率加快、血管收縮、血糖升高等一系列變化,幫助機體應對緊急情況。
血液在維持骨骼健康方面也有重要作用。它不僅運輸鈣、磷等礦物質和維生素D,還運載調節骨代謝的激素如甲狀旁腺激素和降鈣素。這些物質的平衡對於維持骨密度和預防骨質疏鬆至關重要。
最後,血液在生殖過程中也起著重要作用。在女性月經週期中,血液中雌激素和孕激素水準的週期性變化調控著子宮內膜的變化。在懷孕期間,胎盤通過母體血液獲取營養和氧氣,同時排出代謝廢物。此外,臍帶血中富含的造血幹細胞在醫學研究和治療中具有重要價值。
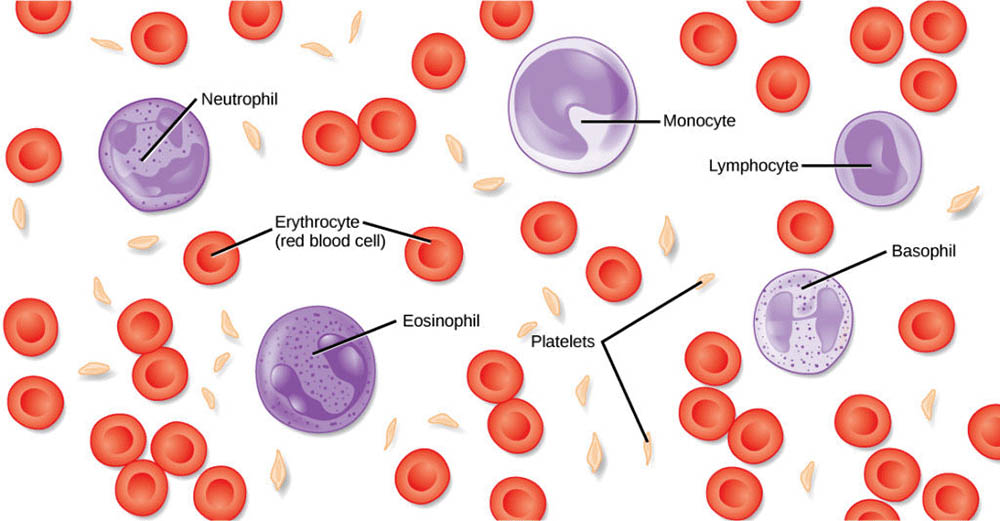
血細胞是血液中的固體成分,在維持人體健康和生理功能方面扮演著至關重要的角色。血細胞主要包括紅血球、白血球和血小板,每種細胞都有其獨特的結構和功能。這些細胞共同協作,確保人體的氧氣運輸、免疫防禦和凝血功能正常運作。
紅血球,也稱為紅細胞或紅血小球,是血液中最為豐富的細胞類型。成熟的紅血球呈雙凹圓盤狀,沒有細胞核和大多數細胞器。這種獨特的形狀增加了表面積與體積的比率,有利於氣體交換。紅血球的主要功能是運輸氧氣,這得益於其中富含的血紅蛋白。血紅蛋白是一種含鐵的蛋白質,能夠可逆地與氧氣結合。在肺部,血紅蛋白與氧氣結合形成氧合血紅蛋白;當紅血球到達組織時,由於氧分壓差的存在,氧氣被釋放到組織中。除了運輸氧氣,紅血球還參與二氧化碳的運輸,主要通過碳酸氫鹽的形式。
紅血球的生成過程稱為紅血球生成(Erythropoiesis),主要發生在骨髓中。這個過程受到多種因素的調控,其中最重要的是促紅細胞生成素(Erythropoietin),這是一種主要由腎臟產生的激素。當體內氧氣水準降低時,腎臟會增加促紅細胞生成素的分泌,刺激骨髓產生更多的紅血球。成熟的紅血球壽命約為120天,老化的紅血球主要在肝臟和脾臟中被吞噬細胞清除。
白血球,也稱為白細胞或白血小球,是免疫系統的主要執行者。與紅血球不同,白血球有細胞核,能夠主動移動,並且能夠離開血管進入組織中。白血球可以分為幾種主要類型:中性粒細胞、嗜酸性粒細胞、嗜鹼性粒細胞、淋巴細胞和單核細胞。
中性粒細胞是最常見的白血球類型,在急性炎症反應中起關鍵作用。它們能夠通過趨化作用迅速到達感染或受傷部位,吞噬並消化病原體。中性粒細胞的細胞質中含有多種酶和抗菌蛋白,能夠有效殺死細菌。
嗜酸性粒細胞在過敏反應和對抗寄生蟲感染中發揮重要作用。它們的細胞質顆粒中含有多種炎症介質,如組胺和白三烯,這些物質在釋放後能夠加強炎症反應。
嗜鹼性粒細胞是最稀少的白血球類型,它們在過敏反應和炎症過程中起作用。嗜鹼性粒細胞的顆粒中含有組胺和肝素等物質,釋放這些物質可以增加局部血流並防止血液凝固。
淋巴細胞是適應性免疫反應的主要執行者,分為T細胞、B細胞和自然殺手細胞。T細胞負責細胞免疫,能夠直接殺死被感染的細胞或協助其他免疫細胞。B細胞負責體液免疫,能夠產生抗體。自然殺手細胞能夠識別並殺死受病毒感染的細胞和腫瘤細胞。
單核細胞在血液中循環一段時間後,會遷移到組織中並分化為巨噬細胞。巨噬細胞是重要的吞噬細胞,能夠清除死亡的細胞、細胞碎片和其他有害物質。此外,巨噬細胞還能夠呈遞抗原,激活T細胞,從而啟動適應性免疫反應。
血小板,嚴格來說不是完整的細胞,而是由骨髓中的巨核細胞產生的細胞片段。它們沒有細胞核,但含有多種重要的細胞器和顆粒。血小板在凝血過程中起關鍵作用。當血管受損時,血小板會迅速聚集在傷口處,形成血小板栓。同時,血小板會釋放多種物質,如血小板因子4和血栓烷A2,這些物質能夠促進更多血小板的聚集和激活凝血級聯反應。
除了參與凝血,血小板還在傷口癒合和組織修復中發揮重要作用。它們能夠釋放多種生長因子,如血小板衍生生長因子(PDGF)和轉化生長因子β(TGF-β),這些因子能夠促進細胞增殖和血管新生。
血細胞的生成過程統稱為造血(Hematopoiesis),主要發生在骨髓中。所有血細胞都源自造血幹細胞,這些幹細胞具有自我更新和分化為各種血細胞的能力。造血過程受到多種因素的調控,包括造血生長因子、激素和微環境因素。
在某些病理狀態下,血細胞的數量或功能可能會發生異常。例如,貧血是紅血球數量不足或功能異常導致的一系列症狀;白血病是由白血球異常增生引起的惡性腫瘤;血小板減少症可能導致出血傾向增加。因此,監測血細胞的數量和功能對於疾病診斷和健康評估非常重要。
值得注意的是,不同種類的血細胞在血液中的比例和絕對數量可能會因多種因素而發生變化,如年齡、性別、生理狀態(如妊娠)、環境因素(如高原環境)等。例如,新生兒的紅血球數量通常高於成人,而女性的紅血球數量一般低於同齡男性。這些生理性變化在臨床解釋血常規檢查結果時需要考慮。
某些血細胞還具有特殊的亞群或亞型,這些細胞在特定的生理或病理過程中發揮重要作用。例如,調節性T細胞是一種特殊的T細胞亞群,它們能夠抑制免疫反應,在維持免疫耐受和預防自身免疫疾病中起重要作用。另一個例子是巨核細胞,這是一種特殊的骨髓細胞,能夠產生血小板。
血細胞的研究不僅對於理解人體生理和病理過程至關重要,也為多種疾病的診斷和治療提供了重要基礎。例如,幹細胞移植技術利用造血幹細胞的特性,能夠治療多種血液系統疾病和某些遺傳性疾病。此外,某些血細胞或其衍生物在再生醫學和組織工程領域也有潛在的應用價值。
總之,血細胞是人體健康和生理功能的重要組成部分。紅血球、白血球和血小板各司其職,共同維持著氧氣運輸、免疫防禦和凝血等關鍵生理功能。深入了解血細胞的結構、功能和生成過程,不僅有助於我們更好地理解人體生理,也為疾病診斷、治療和預防提供了重要的理論基礎。
血液是一種特殊的結締組織,由液體和固體成分組成。這些成分的複雜組合使血液能夠執行多種關鍵的生理功能。血液的主要組成部分包括血漿和血細胞,每一部分都有其獨特的結構和功能。
血漿是血液的液體部分,約占血液總容量的55%。它是一種淡黃色的液體,主要由水(約90%)、蛋白質(約7%)、以及其他溶質如電解質、激素、營養物質和代謝廢物組成。血漿在維持血液的流動性、運輸各種物質、調節體內環境等方面發揮著關鍵作用。
血漿蛋白是血漿中最重要的成分之一,主要包括白蛋白、球蛋白和纖維蛋白原。白蛋白是血漿中最豐富的蛋白質,由肝臟合成。它的主要功能包括維持血液的膠體滲透壓,運輸脂肪酸、激素和某些藥物,以及作為氨基酸儲備。白蛋白的高濃度有助於防止水分從血管滲出到組織間隙。
球蛋白是一組多功能蛋白質,可以進一步分為α、β和γ球蛋白。α和β球蛋白主要由肝臟合成,參與脂質運輸和炎症反應。γ球蛋白,也稱為免疫球蛋白,是由B淋巴細胞產生的抗體,在免疫防禦中起關鍵作用。免疫球蛋白可以進一步分為IgG、IgA、IgM、IgD和IgE五類,每類都有其特定的功能和分佈。
纖維蛋白原是另一種重要的血漿蛋白,在凝血過程中起關鍵作用。當血管受損時,纖維蛋白原在凝血因子的作用下轉化為纖維蛋白,形成血凝塊的主要成分。
除了蛋白質,血漿中還含有多種電解質,如鈉、鉀、氯、鈣和碳酸氫根離子等。這些電解質對於維持血液的酸鹼平衡、滲透壓和神經肌肉功能至關重要。例如,鈉離子是細胞外液中主要的陽離子,對維持血容量和血壓有重要影響;而鉀離子則主要存在於細胞內,對於神經傳導和肌肉收縮至關重要。
血漿中還含有多種激素,如胰島素、皮質醇、甲狀腺激素等。這些激素通過血液循環到達靶器官,調節代謝、生長發育和其他生理過程。血漿還運載多種營養物質,如葡萄糖、氨基酸、脂肪酸和維生素,將它們從消化系統或儲存部位運送到需要的組織。同時,血漿也負責將代謝廢物如尿素和尿酸運送到排泄器官進行清除。
血細胞是血液的固體成分,主要包括紅血球、白血球和血小板。這些細胞懸浮在血漿中,執行特定的生理功能。
紅血球,也稱為紅細胞或紅血小球,是血液中最為豐富的細胞類型。成熟的紅血球呈雙凹圓盤狀,沒有細胞核和大多數細胞器。這種獨特的形狀增加了表面積與體積的比率,有利於氣體交換。紅血球的主要功能是運輸氧氣,這得益於其中富含的血紅蛋白。血紅蛋白是一種含鐵的蛋白質,能夠可逆地與氧氣結合。在肺部,血紅蛋白與氧氣結合形成氧合血紅蛋白;當紅血球到達組織時,由於氧分壓差的存在,氧氣被釋放到組織中。除了運輸氧氣,紅血球還參與二氧化碳的運輸,主要通過碳酸氫鹽的形式。
白血球,也稱為白細胞或白血小球,是免疫系統的主要執行者。與紅血球不同,白血球有細胞核,能夠主動移動,並且能夠離開血管進入組織中。白血球可以分為幾種主要類型:中性粒細胞、嗜酸性粒細胞、嗜鹼性粒細胞、淋巴細胞和單核細胞。每種白血球都有其特定的功能,共同協作以提供全面的免疫防禦。
中性粒細胞是最常見的白血球類型,在急性炎症反應中起關鍵作用。它們能夠通過趨化作用迅速到達感染或受傷部位,吞噬並消化病原體。嗜酸性粒細胞在過敏反應和對抗寄生蟲感染中發揮重要作用。嗜鹼性粒細胞是最稀少的白血球類型,它們在過敏反應和炎症過程中起作用。淋巴細胞是適應性免疫反應的主要執行者,分為T細胞、B細胞和自然殺手細胞。單核細胞在血液中循環一段時間後,會遷移到組織中並分化為巨噬細胞。
血小板,嚴格來說不是完整的細胞,而是由骨髓中的巨核細胞產生的細胞片段。它們沒有細胞核,但含有多種重要的細胞器和顆粒。血小板在凝血過程中起關鍵作用。當血管受損時,血小板會迅速聚集在傷口處,形成血小板栓。同時,血小板會釋放多種物質,如血小板因子4和血栓烷A2,這些物質能夠促進更多血小板的聚集和激活凝血級聯反應。
除了上述主要成分,血液中還含有多種微量成分,如生長因子、細胞因子和其他生物活性分子。這些物質雖然含量很少,但在特定的生理過程中可能發揮重要作用。例如,某些生長因子參與組織修復和再生;而細胞因子則在免疫反應和炎症過程中起重要作用。
血液成分的比例和含量並非固定不變,而是會隨著生理狀態和外部環境的變化而動態調整。例如,在高原環境中,人體會增加紅血球的產生以適應低氧環境;在感染或炎症時,白血球的數量會顯著增加;而在失血或脫水時,血漿容量的減少會導致血細胞比例的相對增加。
了解血液的組成成分對於理解血液的功能和診斷相關疾病至關重要。例如,通過檢測血漿中某些蛋白質的含量,可以評估肝臟功能或診斷某些自身免疫疾病;而血細胞計數的變化則可能提示感染、貧血或血液系統疾病。因此,血液檢查是臨床診斷中最常用且最重要的檢查之一。
總之,血液的組成成分是一個複雜而精密的系統,每一個成分都有其特定的結構和功能,共同協作以維持人體的正常生理功能。深入了解這些成分的特性和相互作用,不僅有助於我們更好地理解人體生理,也為疾病的診斷、治療和預防提供了重要的理論基礎。
血液是人體中最重要的體液之一,其組成成分複雜而精密,每一部分都在維持生命活動中扮演著關鍵角色。血液主要由液體部分(血漿)和固體部分(血細胞)組成,這些成分的協同作用使血液能夠執行多種生理功能。
血漿是血液的液體部分,約占血液總容量的55%。它是一種淡黃色的液體,主要由水(約90%)、蛋白質(約7%)、以及其他溶質組成。水作為血漿的主要成分,為其他物質提供了溶解和運輸的介質。血漿蛋白是血漿中最重要的成分之一,主要包括白蛋白、球蛋白和纖維蛋白原。
白蛋白是血漿中含量最高的蛋白質,由肝臟合成。它的主要功能包括維持血液的膠體滲透壓,防止水分從血管滲出到組織間隙。此外,白蛋白還是許多物質的運輸載體,如脂肪酸、激素和某些藥物。在某些情況下,白蛋白還可以作為氨基酸的儲備。
球蛋白是一組多功能蛋白質,可以進一步分為α、β和γ球蛋白。α和β球蛋白主要由肝臟合成,參與脂質運輸和炎症反應。γ球蛋白,也稱為免疫球蛋白,是由B淋巴細胞產生的抗體,在免疫防禦中起關鍵作用。免疫球蛋白可以進一步分為IgG、IgA、IgM、IgD和IgE五類,每類都有其特定的功能和分佈。例如,IgG是血液中含量最高的抗體,可以穿過胎盤;IgA主要存在於黏膜分泌物中,提供局部免疫防禦;而IgE則與過敏反應密切相關。
纖維蛋白原是另一種重要的血漿蛋白,在凝血過程中起關鍵作用。當血管受損時,纖維蛋白原在凝血因子的作用下轉化為纖維蛋白,形成血凝塊的主要成分。纖維蛋白原的含量可以反映肝臟功能和凝血功能的狀態。
除了蛋白質,血漿中還含有多種電解質,如鈉、鉀、氯、鈣和碳酸氫根離子等。這些電解質對於維持血液的酸鹼平衡、滲透壓和神經肌肉功能至關重要。例如,鈉離子是細胞外液中主要的陽離子,對維持血容量和血壓有重要影響;鉀離子則主要存在於細胞內,對於神經傳導和肌肉收縮至關重要;鈣離子不僅參與骨骼和牙齒的形成,還在血液凝固、肌肉收縮和神經傳導中發揮重要作用。
血漿中還含有多種激素,如胰島素、皮質醇、甲狀腺激素等。這些激素通過血液循環到達靶器官,調節代謝、生長發育和其他生理過程。例如,胰島素調節血糖水準;皮質醇參與應激反應和代謝調節;而甲狀腺激素則影響全身的代謝率。
此外,血漿還運載多種營養物質,如葡萄糖、氨基酸、脂肪酸和維生素,將它們從消化系統或儲存部位運送到需要的組織。同時,血漿也負責將代謝廢物如尿素和尿酸運送到排泄器官進行清除。血漿中的這些物質的含量可以反映機體的代謝狀態和營養狀況。
血細胞是血液的固體成分,主要包括紅血球、白血球和血小板。這些細胞懸浮在血漿中,執行特定的生理功能。
紅血球,也稱為紅細胞或紅血小球,是血液中最為豐富的細胞類型。成熟的紅血球呈雙凹圓盤狀,沒有細胞核和大多數細胞器。這種獨特的形狀增加了表面積與體積的比率,有利於氣體交換。紅血球的主要功能是運輸氧氣,這得益於其中富含的血紅蛋白。血紅蛋白是一種含鐵的蛋白質,能夠可逆地與氧氣結合。在肺部,血紅蛋白與氧氣結合形成氧合血紅蛋白;當紅血球到達組織時,由於氧分壓差的存在,氧氣被釋放到組織中。除了運輸氧氣,紅血球還參與二氧化碳的運輸,主要通過碳酸氫鹽的形式。紅血球的數量和功能直接影響機體的氧氣運輸能力,因此紅血球計數和血紅蛋白含量是評估貧血的重要指標。
白血球,也稱為白細胞或白血小球,是免疫系統的主要執行者。與紅血球不同,白血球有細胞核,能夠主動移動,並且能夠離開血管進入組織中。白血球可以分為幾種主要類型:中性粒細胞、嗜酸性粒細胞、嗜鹼性粒細胞、淋巴細胞和單核細胞。
中性粒細胞是最常見的白血球類型,在急性炎症反應中起關鍵作用。它們能夠通過趨化作用迅速到達感染或受傷部位,吞噬並消化病原體。中性粒細胞的數量增加常常提示細菌感染。
嗜酸性粒細胞在過敏反應和對抗寄生蟲感染中發揮重要作用。它們的細胞質顆粒中含有多種炎症介質,如組胺和白三烯,這些物質在釋放後能夠加強炎症反應。嗜酸性粒細胞增多可能提示過敏反應或寄生蟲感染。
嗜鹼性粒細胞是最稀少的白血球類型,它們在過敏反應和炎症過程中起作用。嗜鹼性粒細胞的顆粒中含有組胺和肝素等物質,釋放這些物質可以增加局部血流並防止血液凝固。
淋巴細胞是適應性免疫反應的主要執行者,分為T細胞、B細胞和自然殺手細胞。T細胞負責細胞免疫,能夠直接殺死被感染的細胞或協助其他免疫細胞。B細胞負責體液免疫,能夠產生抗體。自然殺手細胞能夠識別並殺死受病毒感染的細胞和腫瘤細胞。淋巴細胞的數量和功能異常可能提示病毒感染或某些血液系統疾病。
單核細胞在血液中循環一段時間後,會遷移到組織中並分化為巨噬細胞。巨噬細胞是重要的吞噬細胞,能夠清除死亡的細胞、細胞碎片和其他有害物質。此外,巨噬細胞還能夠呈遞抗原,激活T細胞,從而啟動適應性免疫反應。
血小板,嚴格來說不是完整的細胞,而是由骨髓中的巨核細胞產生的細胞片段。它們沒有細胞核,但含有多種重要的細胞器和顆粒。血小板在凝血過程中起關鍵作用。當血管受損時,血小板會迅速聚集在傷口處,形成血小板栓。同時,血小板會釋放多種物質,如血小板因子4和血栓烷A2,這些物質能夠促進更多血小板的聚集和激活凝血級聯反應。血小板數量的異常可能導致出血或血栓形成的風險增加。
除了上述主要成分,血液中還含有多種微量成分,如生長因子、細胞因子和其他生物活性分子。這些物質雖然含量很少,但在特定的生理過程中可能發揮重要作用。例如,某些生長因子參與組織修復和再生;而細胞因子則在免疫反應和炎症過程中起重要作用。
哺乳動物的心臟是一個高度專門化的肌肉器官,負責將血液泵送到全身各處。它的結構和功能經過長期進化,以適應哺乳動物高代謝率和恆溫特性的需求。心臟位於胸腔中部,略偏左側,被一層稱為心包膜的保護性組織包裹。
哺乳動物的心臟是一個四腔結構,包括兩個心房(左心房和右心房)和兩個心室(左心室和右心室)。這種結構確保了含氧血和缺氧血的完全分離,大大提高了氧氣運輸的效率。右心房和右心室負責肺循環,將缺氧血輸送到肺部進行氣體交換;左心房和左心室則負責體循環,將含氧血輸送到全身各處。
心臟的壁由三層組織構成:最外層是心外膜,中間是心肌層,最內層是心內膜。心肌層是最厚的一層,由特殊的心肌細胞組成。這些細胞能夠自主產生電衝動,使心臟有規律地跳動。心肌細胞之間通過間盤連接,這種結構使得心肌能夠作為一個功能整體協同收縮。
心臟內部有四個瓣膜,確保血液單向流動:二尖瓣(僧帽瓣)位於左心房和左心室之間,三尖瓣位於右心房和右心室之間,主動脈瓣位於左心室和主動脈的交界處,肺動脈瓣位於右心室和肺動脈的交界處。這些瓣膜的協調開閉確保了血液在心臟內的有序流動,防止血液倒流。
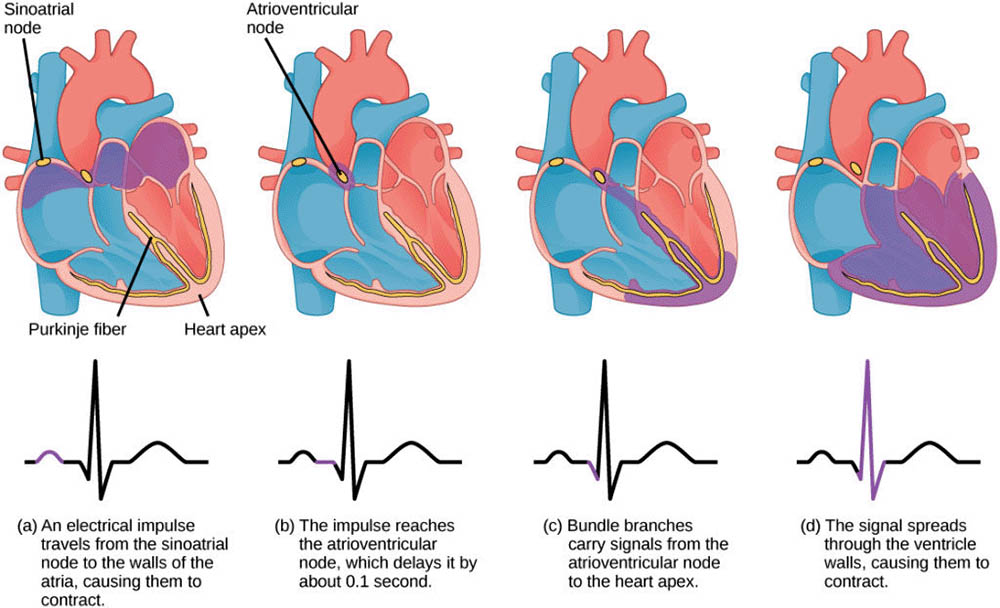
心臟的泵血功能依賴於其特殊的傳導系統。這個系統包括竇房結、房室結、希氏束、左右束支和浦肯野纖維。竇房結位於右心房,是心臟的起搏器,能夠自發產生電衝動。這種衝動通過心肌迅速傳播,引發心肌收縮,從而實現心臟的泵血功能。
心臟本身的血液供應依靠冠狀動脈系統。冠狀動脈起源於主動脈根部,分為左右兩支,進一步分支形成網絡,覆蓋整個心臟表面。這個系統確保心肌細胞獲得充足的氧氣和營養,維持心臟的正常功能。
哺乳動物心臟的大小和心率因物種而異,通常與體型和代謝率相關。例如,小型哺乳動物如鼠類的心率可能高達每分鐘600次以上,而大型哺乳動物如大象的心率則可能低至每分鐘30次左右。這種差異反映了不同物種對氧氣和營養需求的適應。
心臟的功能受到多種因素的調節,包括神經系統(如交感和副交感神經)和內分泌系統(如腎上腺素)的影響。這種調節使心臟能夠根據機體的需求靈活地調整其輸出,例如在運動時增加心率和收縮力,以滿足肌肉組織增加的氧氣需求。
心臟是哺乳動物循環系統的核心器官,其結構精密而複雜,完美地適應了泵血的功能需求。心臟位於胸腔中部,略偏左側,被一層稱為心包膜(Pericardium)的保護性組織包裹。心包膜由兩層組成:外層的纖維性心包和內層的漿膜性心包。這兩層之間有一小腔隙,內含少量漿液,可減少心臟跳動時與周圍組織的摩擦。
心臟的基本形態呈倒錐形,頂部稱為心尖(Apex),朝向左下方;底部較寬,稱為心底(Base),朝向右上方。從外觀上看,心臟表面有明顯的冠狀溝和室間溝,這些溝紋反映了心臟內部腔室的分界。
心臟的內部結構是其功能的關鍵。它由四個腔室組成:左心房、右心房、左心室和右心室。心房位於心臟的上部,負責接收回流的血液;心室位於下部,負責將血液泵出心臟。左右兩側的心腔由一道肌肉隔膜——室間隔完全分開,確保了含氧血和缺氧血的分離。
心房和心室之間,以及心室與大血管之間,都有特殊的瓣膜結構。這些瓣膜確保了血液在心臟內的單向流動。主要的心臟瓣膜包括:
二尖瓣(Mitral Valve):位於左心房和左心室之間,也稱為僧帽瓣。
三尖瓣(Tricuspid Valve):位於右心房和右心室之間。
主動脈瓣(Aortic Valve):位於左心室和主動脈的交界處。
肺動脈瓣(Pulmonary Valve):位於右心室和肺動脈的交界處。
這些瓣膜由薄而堅韌的結締組織瓣葉組成,瓣葉的邊緣通過腱索與心室內的乳頭肌相連。這種結構確保了瓣膜在心臟收縮時能夠完全閉合,防止血液倒流。
心臟壁由三層組織構成,從外到內分別是:
心外膜(Epicardium):最外層,是心包膜的內層,由一層扁平上皮和薄層結締組織組成。
心肌層(Myocardium):中間層,也是最厚的一層,由特殊的心肌細胞組成。心肌細胞能夠自主收縮,是心臟泵血功能的基礎。
心內膜(Endocardium):最內層,由一層內皮細胞和薄層結締組織組成,與血液直接接觸。
心肌層的厚度在不同部位有顯著差異。左心室的心肌層最厚,這是因為左心室需要產生較高的壓力將血液泵送到全身。右心室次之,而心房的心肌層最薄。
心臟的血液供應主要依靠冠狀動脈系統。冠狀動脈起源於主動脈根部,分為左右兩支。左冠狀動脈又分為前降支和迴旋支,右冠狀動脈則沿著右心房和右心室的交界處走行。這些動脈及其分支在心臟表面形成了複雜的網絡,確保心肌組織獲得充足的氧氣和營養。冠狀動脈的阻塞是導致心肌梗死的主要原因。
心臟的正常功能依賴於其特殊的傳導系統。這個系統包括:
竇房結(Sinoatrial Node):位於右心房,是心臟的起搏器,能夠自發產生電衝動。
房室結(Atrioventricular Node):位於右心房和右心室之間,負責將電衝動從心房傳導到心室。
希氏束(Bundle of His):從房室結延伸出來,穿過心房和心室之間的纖維環。
左右束支(Left and Right Bundle Branches):希氏束分為左右兩支,分別向左右心室延伸。
浦肯野纖維(Purkinje Fibers):束支的終末分支,遍布心室壁,能夠快速傳導電衝動。
這個傳導系統確保了心臟各部分能夠協調有序地收縮,維持有效的泵血功能。
心臟還具有特殊的神經支配。交感神經和副交感神經共同調節心臟活動。交感神經能夠增加心率和收縮力,而副交感神經(主要是迷走神經)則減慢心率。這種雙重調節使心臟能夠根據機體需求靈活調整其功能。
在微觀結構上,心肌細胞有一些獨特的特徵。它們通常是單核的,呈分支狀,並通過特殊的結構——間盤(Intercalated Discs)相互連接。間盤包含緊密連接、黏附連接和間隙連接,這些結構使得心肌細胞能夠在電生理和機械方面緊密協調,形成功能性合胞體。
心肌細胞內部富含線粒體,這反映了心臟高度的能量需求。此外,心肌細胞還含有大量的肌凝蛋白絲,這些蛋白質是心肌收縮的基礎。
心臟的大小和形態會隨年齡和個體差異而變化。一般成年人的心臟重量約為體重的0.5%,大小接近個人拳頭大小。然而,長期的體育鍛煉可能導致生理性心臟肥大,這種適應性變化可以提高心臟的泵血能力。
心臟的解剖位置也值得注意。它位於縱隔內,兩肺之間。心臟的長軸從右上方斜向左下方傾斜,使得左心室的一部分緊貼胸壁,這就是為什麼我們能在左胸部聽到心音的原因。
心臟的發育過程也反映了其結構的複雜性。在胚胎發育早期,心臟開始as一個簡單的管狀結構,隨後經過一系列的彎曲、扭轉和隔膜形成,最終發展成為成熟的四腔結構。這個過程的任何異常都可能導致先天性心臟缺陷。
心臟的結構與其功能密切相關。例如,左心室壁厚而右心室壁薄,這與左心室需要產生更高的壓力將血液泵送到全身有關。同樣,心房肌壁較薄,這是因為心房主要起到血液儲存和輕微加壓的作用,不需要產生很大的壓力。
心臟瓣膜的結構也反映了其功能需求。房室瓣(二尖瓣和三尖瓣)的瓣葉較大,並通過腱索與乳頭肌相連,這種結構可以在心室收縮時防止瓣膜脫垂。而半月瓣(主動脈瓣和肺動脈瓣)的結構相對簡單,它們依靠血流的反衝力來關閉,不需要附加的支持結構。
心臟的結構是一個精密複雜的系統,每個組成部分都經過長期進化,以最佳方式適應其功能需求。深入理解心臟結構不僅有助於我們更好地認識心臟功能,也為心臟疾病的診斷和治療提供了重要基礎。
心動週期是指心臟完成一次完整收縮和舒張的過程。這個週期包括了一系列精密協調的事件,確保血液能夠有效地從心臟泵出並再次回流。理解心動週期對於認識心臟功能和診斷心臟疾病至關重要。
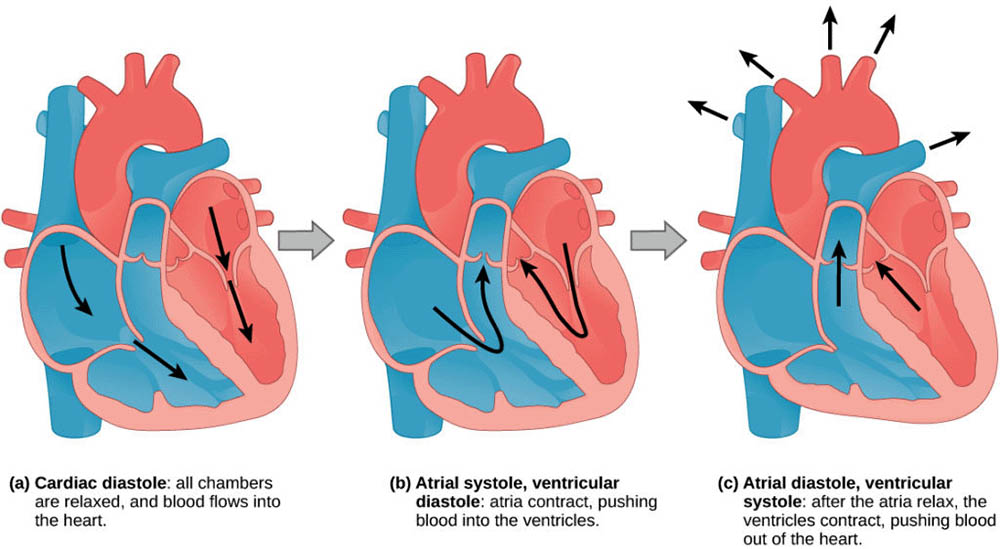
心動週期可以分為兩個主要階段:舒張期和收縮期。舒張期是心肌放鬆的階段,此時心腔充滿血液;收縮期是心肌收縮的階段,此時血液被泵出心臟。這兩個階段又可以細分為幾個不同的時相。
心動週期開始於心房舒張期。在這個階段,心房處於放鬆狀態,血液從體循環和肺循環通過上、下腔靜脈和肺靜脈持續流入心房。由於心房和心室之間的壓力差,部分血液會直接流入心室。這個過程被稱為快速充盈期。
接下來是心房收縮期。竇房結產生的電衝動使心房肌收縮,將剩餘的血液擠入心室。心房收縮對心室充盈的貢獻約為20-30%。這個階段也被稱為心房踢(Atrial Kick),對於增加心輸出量特別重要,尤其是在運動或壓力狀態下。
心室舒張期緊隨其後。在這個階段,心室肌處於放鬆狀態,心室內壓力降低。當心室內壓力低於心房時,房室瓣(二尖瓣和三尖瓣)打開,血液從心房流入心室。這個階段可以細分為快速充盈期、緩慢充盈期和心房收縮期。
心室收縮期是心動週期中最為關鍵的階段。它始於心室肌的去極化,可以分為等容收縮期和射血期兩個子階段。
等容收縮期開始於心室肌收縮的瞬間。心室內壓迅速上升,但由於壓力尚未超過主動脈和肺動脈的壓力,半月瓣(主動脈瓣和肺動脈瓣)仍然關閉。這個階段心室容積保持不變,但內部壓力急劇上升。
當心室內壓力超過主動脈和肺動脈壓力時,半月瓣打開,射血期開始。左心室將血液泵入主動脈,右心室將血液泵入肺動脈。這個階段心室容積迅速減小,但壓力變化不大。值得注意的是,即使在最大收縮時,心室也不會完全排空,剩餘的血液稱為收縮末期容積。
射血期結束後,心室開始舒張。這個過程開始於等容舒張期,此時心室肌開始放鬆,心室內壓迅速下降。當心室壓力低於心房壓力時,房室瓣打開,新的心動週期開始。
整個心動週期的時間約為0.8秒(基於心率75次/分鐘)。其中,心房收縮約占0.1秒,心室收縮約占0.3秒,其餘0.4秒為舒張期。這些時間會隨著心率的變化而改變,但收縮期的比例變化較小,主要是通過縮短舒張期來適應心率的增加。
心動週期中的壓力變化是理解心臟功能的關鍵。在收縮期,左心室壓力可達120mmHg左右,右心室壓力約為25mmHg。這種壓力差異反映了體循環和肺循環的不同阻力。在舒張末期,心室壓力接近於零,這有利於心室的充盈。
心動週期中的容積變化也值得關注。每次心跳,心室泵出的血液量稱為每搏輸出量,通常約為70-80ml。心輸出量是每搏輸出量與心率的乘積,反映了心臟的泵血功能。正常成人靜息狀態下的心輸出量約為5L/分鐘。
心動週期的各個階段與心音密切相關。第一心音("咚")產生於心室收縮初期,房室瓣關閉時;第二心音("答")產生於心室舒張初期,半月瓣關閉時。正常情況下,這兩個心音最為明顯。在某些病理狀態下,可能會出現額外的心音,如第三心音和第四心音。
心電圖(ECG)是記錄心動週期中電活動的重要工具。P波代表心房去極化,QRS波群代表心室去極化,T波代表心室復極化。這些波形與心動週期的機械事件有精確的時間對應關係。例如,QRS波群的開始標誌著心室收縮的開始。
心動週期受到多種因素的調節。交感神經興奮可以增加心率和收縮力,縮短心動週期的持續時間,主要是通過縮短舒張期實現。副交感神經(主要是迷走神經)則有相反的作用,它可以減慢心率,延長心動週期。
此外,一些激素也能影響心動週期。例如,腎上腺素和去甲腎上腺素可以增加心率和收縮力。甲狀腺激素過多可導致心跳加快,心動週期縮短。
心動週期的效率受到多種因素的影響。前負荷(指心室舒張末期的容積)影響每搏輸出量;後負荷(指心室必須克服的阻力)影響射血期的持續時間和效率;心肌收縮力直接影響泵血功能。這些因素的變化可能導致心動週期的異常。
某些病理狀態可能導致心動週期的紊亂。例如,心房纖顫會導致心房收縮的消失,減少心室的充盈;心室肥大可能延長等容收縮期;心臟瓣膜疾病可能改變心腔的充盈和排空模式。
年齡也會影響心動週期。隨著年齡增長,心臟的順應性下降,舒張功能可能受到影響,這可能導致舒張期充盈減少。同時,老年人對運動等應激的適應能力也可能下降,表現為心率和收縮力的增加受限。
運動對心動週期有顯著影響。在劇烈運動時,心率可能增加到每分鐘180次以上,主要通過縮短舒張期來實現。同時,交感神經興奮增加心肌收縮力,提高每搏輸出量。這些變化共同作用,使心輸出量可以增加到靜息狀態的4-5倍。
懷孕期間,心動週期也會發生適應性變化。孕婦的血容量增加,導致心臟前負荷增加。為了適應這種變化,心輸出量會增加,主要通過增加每搏輸出量實現。同時,心率也會略有增加。
某些藥物可以直接影響心動週期。例如,洋地黃類藥物可以增加心肌收縮力,延長舒張期;β受體阻滯劑可以減慢心率,降低心肌耗氧量;鈣通道阻滯劑可以減慢心率,降低心肌收縮力。
了解心動週期對於臨床診斷和治療至關重要。通過聽診、心電圖、超聲心動圖等方法,醫生可以評估心動週期的各個階段,診斷心臟疾病。例如,心音異常可能提示瓣膜疾病;心電圖的ST段改變可能指示心肌缺血;超聲心動圖可以直接觀察心臟的運動和血流情況。
總之,心動週期是一個複雜而精密的過程,涉及心臟結構和功能的多個方面。深入理解心動週期不僅有助於我們認識心臟的正常生理功能,也為心臟疾病的診斷和治療提供了重要基礎。隨著醫學技術的進步,我們對心動週期的認識也在不斷深入,這將進一步推動心臟病學的發展。
血流與血壓調節是循環系統中至關重要的生理過程,對維持人體正常運作起著關鍵作用。這一複雜的調節機制涉及多個系統的協同作用,包括心血管系統、神經系統和內分泌系統。
血流是指血液在血管中的運動,它的主要功能是將氧氣、營養物質和其他必要成分輸送到身體各個組織和器官,同時將代謝廢物和二氧化碳帶走。血流的速度和分佈受到多種因素的影響,如血管的直徑、血液黏稠度、心輸出量等。在正常情況下,人體能夠根據不同組織的需求動態調節血流分佈。例如,在運動時,肌肉組織的血流會顯著增加,以滿足其對氧氣和養分的增加需求。
血壓則是指血液對血管壁的壓力,它是保證血液在全身循環的重要動力。血壓通常用兩個數值來表示:收縮壓和舒張壓。收縮壓是心臟收縮時血管內的最高壓力,而舒張壓則是心臟舒張時的最低壓力。正常成年人的血壓通常維持在120/80毫米汞柱左右,但這個數值會因年齡、性別、身體狀況等因素而有所不同。
血壓的調節是一個複雜的過程,涉及多個機制:
神經調節:自主神經系統,特別是交感神經和副交感神經,通過調節心率、心肌收縮力和血管收縮程度來影響血壓。例如,當血壓下降時,交感神經活性增加,導致心率加快、心肌收縮力增強,同時引起外周血管收縮,從而使血壓上升。
激素調節:多種激素參與血壓調節,其中最重要的是腎素-血管緊張素-醛固酮系統(RAAS)。當血壓下降時,腎臟釋放腎素,啟動一系列反應,最終產生血管緊張素II和醛固酮。血管緊張素II能夠直接引起血管收縮,而醛固酮則通過促進鈉離子和水的重吸收來增加血容量。
腎臟調節:腎臟通過調節體內水鹽平衡來影響血容量,從而影響血壓。當血壓升高時,腎臟會增加鈉離子和水的排泄,降低血容量;反之,當血壓降低時,腎臟會減少鈉離子和水的排泄,增加血容量。
局部自身調節:組織和器官能夠根據自身代謝需求調節局部血流。例如,當組織缺氧時,會產生舒血管物質,導致局部血管擴張,增加血流供應。
壓力感受器反射:頸動脈竇和主動脈弓中的壓力感受器能夠監測血壓變化,並通過反射性調節心率和血管張力來維持血壓穩定。
血流的調節主要通過改變血管的直徑來實現。血管平滑肌的收縮和舒張能夠改變血管的內徑,從而影響血流量。這種調節受到多種因素的影響,包括:
血管內皮細胞:這些細胞能夠分泌多種血管活性物質,如一氧化氮(NO)和內皮素,分別具有舒張和收縮血管的作用。
代謝產物:組織代謝產生的某些物質,如二氧化碳、乳酸等,能夠直接作用於血管平滑肌,導致血管舒張。
自主神經:交感神經和副交感神經能夠通過釋放神經遞質來調節血管張力。
激素:如腎上腺素、血管緊張素II等激素能夠影響血管的收縮狀態。
血流與血壓調節的重要性體現在多個方面。首先,它確保了各個組織和器官能夠獲得充足的血液供應,滿足其代謝需求。其次,它能夠快速應對身體姿勢變化、運動等生理狀態的改變,維持血壓穩定,防止出現眩暈或昏厥。此外,長期的血壓調節對預防心血管疾病也具有重要意義。
然而,血流與血壓調節機制的失調可能導致多種疾病。例如,長期高血壓會增加心臟病、腦卒中和腎臟疾病的風險。而低血壓則可能導致組織供血不足,引起頭暈、疲勞等症狀。因此,了解血流與血壓調節的機制對於維護健康和預防疾病具有重要意義。
在臨床實踐中,醫生會通過多種方法來評估患者的血流和血壓狀況。常用的檢查方法包括血壓測量、心電圖、超聲心動圖、多普勒血流檢查等。對於血壓異常的患者,醫生可能會根據具體情況採用藥物治療或生活方式干預。例如,對於高血壓患者,可能會使用血管緊張素轉換酶抑制劑(ACEI)、鈣通道阻滯劑等藥物,同時建議患者減少鹽分攝入、增加運動量等。
總之,血流與血壓調節是一個複雜而精密的生理過程,涉及多個系統的協同作用。深入理解這一過程不僅有助於我們認識人體的奧妙,也為預防和治療相關疾病提供了重要的理論基礎。
血管是循環系統的重要組成部分,它們形成了一個複雜而高效的網絡,負責將血液輸送到身體的各個部位。血管系統的設計巧妙地適應了不同組織和器官的需求,確保了氧氣、營養物質的供應和代謝廢物的清除。血管的結構和功能多樣性使得循環系統能夠高效地運作,維持人體的正常生理功能。
血管主要分為三種類型:動脈、靜脈和微血管。每種類型的血管都有其獨特的結構特點和功能,共同協作以維持血液循環的順暢。
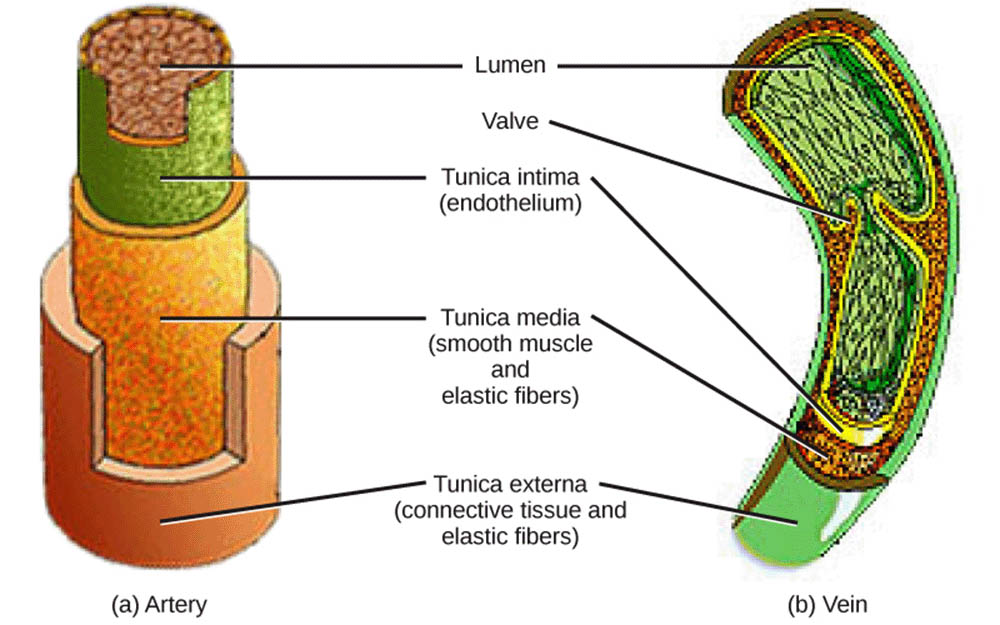
動脈是負責將血液從心臟輸送到身體各個部位的血管。它們的壁較厚,具有較強的彈性,能夠承受心臟收縮時產生的高壓。動脈壁由三層組織構成:內膜、中膜和外膜。內膜是最內層,由一層內皮細胞組成,這些細胞光滑平整,有助於減少血液流動的阻力。中膜主要由平滑肌和彈性纖維組成,是動脈壁最厚的一層,負責調節血管的直徑,從而控制血流量。外膜主要由結締組織組成,為血管提供支撐和保護。
隨著動脈遠離心臟,它們逐漸分支變細,形成小動脈。小動脈的壁相對較薄,但仍然含有大量平滑肌,能夠通過收縮或舒張來調節血流。這種調節能力對於維持血壓和控制組織血流量至關重要。例如,在運動時,肌肉組織中的小動脈會舒張,增加血流量以滿足增加的代謝需求。
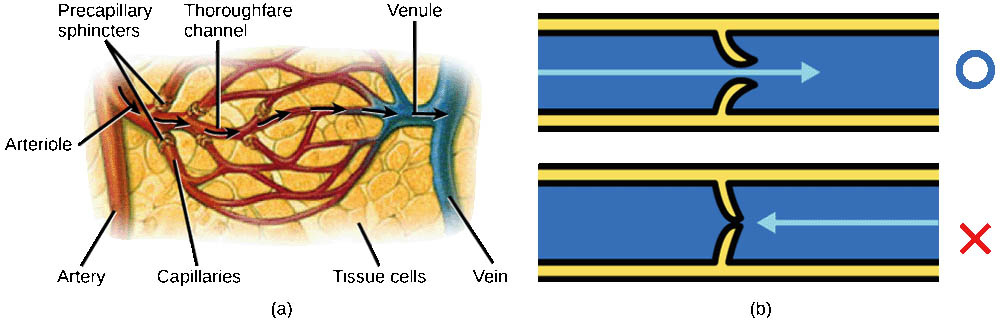
微血管是血管系統中最小的血管,包括微動脈、微靜脈和毛細血管。毛細血管是微血管中最重要的部分,它們的壁僅由一層內皮細胞組成,非常薄,這使得氧氣、營養物質和代謝廢物能夠在血液和組織液之間快速交換。毛細血管網絡遍布全身,確保了幾乎每個細胞都能獲得必要的養分和氧氣。某些器官,如腦和腎臟,擁有特別密集的毛細血管網絡,以滿足其高代謝需求。
靜脈是將血液從身體各部位輸送回心臟的血管。與動脈相比,靜脈的壁較薄,彈性較差,但內腔較大。靜脈的一個獨特特徵是它們具有瓣膜,這些瓣膜能防止血液倒流,特別是在對抗重力輸送血液回心臟的過程中起著重要作用。靜脈瓣膜在腿部靜脈中特別發達,有助於防止血液在直立行走時向下滯留。
靜脈系統還包括靜脈叢,這是一種由多條小靜脈交織而成的網絡。靜脈叢在某些部位特別發達,如脊柱周圍和骨盆區域。這種結構增加了血液回流的途徑,提高了循環效率。
血管系統還包括一些特殊的血管結構,如動靜脈吻合和門脈系統。動靜脈吻合是直接連接小動脈和小靜脈的短小血管,它們在調節血流和體溫方面起著重要作用。例如,在寒冷環境中,皮膚中的動靜脈吻合會收縮,減少向體表的血流,從而減少熱量損失。門脈系統是一種特殊的靜脈系統,最典型的是肝門靜脈系統。它將來自腸道、胰腺和脾臟的血液匯集後送入肝臟,使得肝臟能夠直接處理這些器官吸收的營養物質和代謝產物。
血管的功能不僅限於運輸血液。血管壁,特別是內皮細胞,還具有重要的內分泌功能。它們能夠分泌多種生物活性物質,如一氧化氮(NO)、前列腺素和內皮素,這些物質參與調節血管張力、血小板活性和炎症反應等過程。例如,一氧化氮是一種強效的血管舒張劑,能夠降低血壓和改善組織血流。
血管系統的健康對整體健康至關重要。許多常見疾病都與血管功能異常有關。例如,動脈粥樣硬化是一種慢性炎症性疾病,特徵是動脈壁上積聚脂質和炎症細胞,形成斑塊。這些斑塊會逐漸縮小血管內腔,減少血流,嚴重時可能導致心肌梗死或腦卒中。高血壓也是一種常見的血管相關疾病,長期高血壓會損害血管內皮,增加心血管疾病的風險。
靜脈系統的疾病也不容忽視。深靜脈血栓是一種嚴重的靜脈疾病,通常發生在腿部深層靜脈中。如果血栓脫落,可能會隨血液流動到肺部,造成危及生命的肺栓塞。靜脈曲張是另一種常見的靜脈疾病,通常由於靜脈瓣膜功能不全導致血液倒流和靜脈壓力增高所致。
微血管系統的異常也可能導致多種疾病。例如,在糖尿病患者中,長期高血糖會損害微血管功能,導致視網膜病變、腎病和周圍神經病變等並發症。此外,某些自身免疫疾病,如系統性紅斑狼瘡,也可能影響微血管功能,導致多器官損害。
血管系統具有一定的可塑性和自我修復能力。例如,在缺血條件下,組織可以通過形成新的血管(血管生成)來改善血液供應。這種能力在腫瘤生長和傷口愈合過程中起著重要作用。然而,異常的血管生成也可能導致某些疾病,如糖尿病視網膜病變中的病理性新生血管。
了解血管的結構和功能對於醫學研究和臨床實踐都具有重要意義。在診斷方面,醫生可以通過多種方法評估血管健康,如超聲檢查、血管造影和計算機斷層掃描血管造影(CTA)等。這些技術能夠提供血管結構和功能的詳細信息,有助於疾病的早期診斷和治療。
在治療方面,針對血管疾病的干預措施包括藥物治療、手術和生活方式改變。例如,他汀類藥物可以降低膽固醇水準,減緩動脈粥樣硬化的進展。血管成形術和支架植入等微創手術可以恢復狹窄血管的血流。此外,改善飲食、增加運動、戒煙等生活方式改變也能顯著改善血管健康。
隨著醫學技術的進步,一些新興治療方法也在不斷發展。例如,基因治療和幹細胞治療在促進血管修復和再生方面顯示出潛力。納米技術的應用也為精準靶向治療血管疾病提供了新的可能性。
總之,血管系統是人體循環系統的核心組成部分,其複雜的結構和多樣的功能確保了人體各個組織和器官的正常運作。深入理解血管的生理和病理變化,不僅有助於我們更好地認識人體,也為預防和治療相關疾病提供了重要的理論基礎。隨著研究的深入和技術的進步,我們有望在血管生物學和相關疾病的治療方面取得更多突破,從而更好地維護人類健康。
血液循環是生命維持的核心過程之一,它確保了人體各個組織和器官能夠獲得必要的氧氣和營養物質,同時將代謝廢物和二氧化碳帶走。這個複雜而精密的系統由心臟、血管和血液共同組成,通過協調運作維持著身體的正常功能。
人體的血液循環系統可以分為兩個主要部分:體循環(又稱大循環)和肺循環(又稱小循環)。這兩個循環系統相互連接,形成了一個完整的閉合迴路。
體循環是指血液從心臟左心室泵出,經過主動脈和其分支動脈輸送到全身各個組織和器官,然後通過靜脈系統回到右心房的過程。在這個過程中,富含氧氣的動脈血將氧氣和營養物質輸送到身體各個部位,同時收集代謝產生的二氧化碳和其他廢物。體循環負責為全身除肺部以外的所有組織供血,包括大腦、肌肉、消化系統等。
肺循環則是指血液從右心室泵出,經肺動脈進入肺部,在肺泡周圍的毛細血管網中進行氣體交換,然後通過肺靜脈回到左心房的過程。在肺循環中,血液釋放二氧化碳並吸收氧氣,從而將缺氧的靜脈血轉變為富氧的動脈血。
心臟作為血液循環的動力來源,通過有規律的收縮和舒張來推動血液在血管中流動。心臟的左右兩側分別負責體循環和肺循環,協同工作以維持血液的持續循環。左心室收縮時,將富氧血液泵入主動脈;右心室收縮時,則將缺氧血液泵入肺動脈。心臟的這種周期性活動被稱為心動週期,包括收縮期和舒張期。
在血液循環過程中,血管系統扮演著至關重要的角色。動脈負責將血液從心臟輸送到身體各個部位。隨著動脈逐漸分支變細,血管內徑減小,血流速度降低,這有助於在毛細血管網中進行物質交換。毛細血管是血液與組織之間進行物質交換的主要場所,其薄薄的血管壁允許氧氣、營養物質、代謝廢物和二氧化碳等物質通過擴散作用在血液和組織液之間交換。靜脈系統則負責將血液從組織帶回心臟,其中的瓣膜結構有效防止了血液的倒流。
血液循環的速度和分佈受到多種因素的調節。在正常情況下,人體能夠根據不同組織的需求動態調節血流分佈。例如,在運動過程中,肌肉組織的血流量會顯著增加,以滿足其增加的代謝需求。這種調節主要通過以下幾種機制實現:
神經調節:自主神經系統,特別是交感神經,能夠通過調節血管平滑肌的收縮狀態來改變血管口徑,從而影響血流量。例如,在應激情況下,交感神經活性增強,導致皮膚和消化系統的血管收縮,而增加心臟和骨骼肌的血流量。
局部代謝調節:組織代謝產生的某些物質,如二氧化碳、乳酸和腺苷等,能夠直接作用於血管平滑肌,導致血管舒張,增加局部血流量。這種機制確保了代謝活躍的組織能夠獲得更多的血液供應。
內分泌調節:多種激素參與血液循環的調節。例如,腎上腺素可以增加心輸出量並引起某些血管收縮;血管緊張素II則是一種強效的血管收縮劑。
自身調節:某些器官,如腦和腎臟,具有自身調節血流的能力。即使在全身血壓發生變化時,這些器官也能維持相對穩定的血流量。
血液循環系統還包括一些特殊的循環結構,如門脈系統和腦循環。門脈系統是一種特殊的靜脈系統,最典型的是肝門靜脈系統。它將來自腸道、胰腺和脾臟的血液匯集後送入肝臟,使得肝臟能夠直接處理這些器官吸收的營養物質和代謝產物。腦循環則有其特殊之處,如血腦屏障的存在,這種結構能夠選擇性地阻止某些物質進入腦組織,保護中樞神經系統。
血液循環的效率對人體健康至關重要。多種因素可能影響循環效率,如血液黏稠度、血管彈性、心臟功能等。例如,血液黏稠度增加會增加血液流動的阻力,降低循環效率。動脈硬化則會減少血管的彈性,增加心臟的負擔。心臟功能不全,如心力衰竭,則會直接影響血液的泵出效率。
在某些病理狀態下,血液循環可能發生異常。例如,休克是一種嚴重的循環功能障礙,特徵是組織灌注不足,可能由多種原因引起,如大出血、嚴重感染或心臟功能衰竭。高血壓是另一種常見的循環系統疾病,長期高血壓會損害血管內皮,增加心血管疾病的風險。深靜脈血栓是靜脈系統的一種嚴重疾病,可能導致肺栓塞等危及生命的併發症。
了解血液循環對於醫學診斷和治療具有重要意義。在臨床實踐中,醫生會通過多種方法評估患者的循環功能。常用的檢查方法包括:
血壓測量:反映循環系統的整體狀態。
心電圖:評估心臟的電活動,可以檢測心律失常等問題。
超聲心動圖:直觀顯示心臟結構和功能,包括血流情況。
血管超聲:評估血管結構和血流狀態。
血管造影:通過注射顯影劑來觀察血管的結構和血流情況。
核素掃描:評估器官的血液灌注情況。
在治療方面,針對血液循環異常的干預措施包括藥物治療、手術和生活方式改變。例如,抗凝藥物可以預防和治療血栓形成;血管擴張劑可以改善局部血流;而心臟病藥物如β受體阻滯劑可以調節心臟功能。在某些情況下,可能需要進行手術干預,如冠狀動脈旁路手術或心臟瓣膜置換術。此外,改善飲食、增加運動、戒煙等生活方式改變也能顯著改善循環系統健康。
隨著醫學技術的進步,一些新興治療方法也在不斷發展。例如,介入治療技術可以通過微創方式治療某些血管疾病;基因治療和幹細胞治療在促進血管修復和再生方面顯示出潛力;而可穿戴設備的應用則為連續監測循環功能提供了新的可能性。
血液循環是一個複雜而精密的生理過程,它不僅確保了人體各個組織和器官的正常功能,還參與了體溫調節、免疫防禦等多種生理活動。深入理解血液循環的機制及其調控因素,不僅有助於我們更好地認識人體的奧妙,也為預防和治療相關疾病提供了重要的理論基礎。隨著研究的深入和技術的進步,我們有望在循環系統生理學和相關疾病的診斷治療方面取得更多突破,從而更好地維護人類健康。
血壓是指血液對血管壁施加的壓力,是評估心血管系統健康狀況的重要指標之一。它不僅反映了心臟泵血的能力,也反映了血管系統的狀態。血壓的測量和調控對於維持人體正常生理功能至關重要,同時也是臨床診斷和治療的重要依據。
血壓通常用兩個數值來表示:收縮壓和舒張壓。收縮壓是心臟收縮時血管內的最高壓力,反映了心臟將血液泵入動脈系統時產生的壓力。舒張壓則是心臟舒張時的最低壓力,反映了動脈系統在心臟舒張期間保持的基礎壓力。正常成年人的血壓通常維持在120/80毫米汞柱左右,其中120代表收縮壓,80代表舒張壓。
血壓的形成和維持是多種因素共同作用的結果。主要影響因素包括:
心輸出量:心臟每分鐘泵出的血液量。心輸出量增加會導致血壓升高。
外周血管阻力:血液在血管中流動時遇到的阻力。血管收縮會增加外周阻力,從而提高血壓。
血容量:循環系統中的血液總量。血容量增加通常會導致血壓升高。
血管彈性:血管壁的彈性特性影響其對血液流動的反應。隨著年齡增長,血管彈性下降可能導致收縮壓升高。
血壓的調節是一個複雜的生理過程,涉及多個系統的協同作用。主要的調節機制包括:
神經調節:自主神經系統,特別是交感神經和副交感神經,通過調節心率、心肌收縮力和血管收縮程度來影響血壓。例如,當血壓下降時,交感神經活性增加,導致心率加快、心肌收縮力增強,同時引起外周血管收縮,從而使血壓上升。
激素調節:多種激素參與血壓調節,其中最重要的是腎素-血管緊張素-醛固酮系統(RAAS)。當血壓下降時,腎臟釋放腎素,啟動一系列反應,最終產生血管緊張素II和醛固酮。血管緊張素II能夠直接引起血管收縮,而醛固酮則通過促進鈉離子和水的重吸收來增加血容量。
腎臟調節:腎臟通過調節體內水鹽平衡來影響血容量,從而影響血壓。當血壓升高時,腎臟會增加鈉離子和水的排泄,降低血容量;反之,當血壓降低時,腎臟會減少鈉離子和水的排泄,增加血容量。
壓力感受器反射:頸動脈竇和主動脈弓中的壓力感受器能夠監測血壓變化,並通過反射性調節心率和血管張力來維持血壓穩定。這種快速反應機制能夠在短時間內調節血壓,應對姿勢變化等情況。
局部自身調節:組織和器官能夠根據自身代謝需求調節局部血流。例如,當組織缺氧時,會產生舒血管物質,導致局部血管擴張,增加血流供應。
血壓的測量是臨床實踐中最常見的檢查之一。傳統的測量方法是使用水銀血壓計和聽診器,通過聽取科氏音(Korotkoff sounds)來確定收縮壓和舒張壓。現代醫療中,自動電子血壓計被廣泛使用,它可以通過振動法測量血壓,操作簡便且結果較為準確。此外,24小時動態血壓監測可以提供更全面的血壓變化信息,有助於診斷某些特殊類型的高血壓,如白衣高血壓或隱蔽性高血壓。
正常血壓的維持對人體健康至關重要。長期血壓異常可能導致多種健康問題。高血壓是最常見的血壓異常,被稱為"沉默的殺手",因為它往往在早期沒有明顯症狀。長期高血壓可能導致心臟、腦、腎臟和血管等多個器官的損害,增加心臟病、腦卒中和腎臟疾病的風險。低血壓雖然不如高血壓常見,但也可能引起頭暈、乏力、甚至昏厥等症狀,嚴重時可能影響重要器官的血液供應。
高血壓的診斷標準隨著研究的深入和臨床經驗的積累而不斷更新。目前,大多數指南將血壓≥140/90毫米汞柱定義為高血壓。然而,某些特殊人群(如糖尿病患者或慢性腎病患者)可能需要更嚴格的血壓控制目標。
高血壓的治療通常包括生活方式干預和藥物治療。生活方式干預是高血壓治療的基礎,包括:
減少鹽分攝入:每日鹽分攝入量控制在5-6克以下。
增加體育鍛煉:每週至少進行150分鐘中等強度有氧運動。
保持健康體重:減輕體重可以顯著降低血壓。
限制酒精攝入:過量飲酒會導致血壓升高。
戒煙:吸煙會損害血管內皮功能,增加心血管疾病風險。
採用DASH飲食(Dietary Approaches to Stop Hypertension):這種飲食模式強調攝入富含水果、蔬菜、全穀物和低脂乳製品,同時減少飽和脂肪和膽固醇的攝入。
當生活方式干預無法充分控制血壓時,可能需要藥物治療。常用的降壓藥物包括:
血管緊張素轉換酶抑制劑(ACEI):通過抑制RAAS系統來降低血壓。
血管緊張素受體阻滯劑(ARB):與ACEI作用機制類似,但副作用可能較少。
鈣通道阻滯劑:通過減少鈣離子進入血管平滑肌細胞來舒張血管。
利尿劑:通過增加鈉離子和水的排泄來降低血容量。
β受體阻滯劑:降低心率和心輸出量,同時抑制腎素分泌。
低血壓的治療主要針對原因進行。如果是由脫水引起,補充水分可能就足以改善症狀。某些情況下可能需要使用升壓藥物,如間羅酚(Midodrine)或氟氫可的松(Fludrocortisone)。
血壓管理是一個長期的過程,需要患者和醫療團隊的共同努力。定期監測血壓、遵醫囑服藥、保持健康的生活方式都是血壓管理的重要組成部分。對於某些患者,家庭血壓監測可能有助於更好地控制血壓。
隨著醫學技術的進步,血壓管理領域也在不斷發展。例如,腎動脈去神經術是一種新興的治療難治性高血壓的方法,通過消融腎動脈周圍的交感神經來降低血壓。可穿戴設備的應用則為連續無創血壓監測提供了新的可能性,有望改變傳統的血壓管理模式。
血壓作為人體重要的生理參數,其重要性不僅限於心血管系統。研究表明,血壓水準與認知功能、腎功能等多個方面都有密切關係。因此,維持健康的血壓水準不僅能降低心血管疾病風險,還可能對整體健康產生廣泛的積極影響。
深入理解血壓的生理機制、影響因素以及調控方法,對於個體健康管理和疾病預防具有重要意義。隨著人口老齡化和生活方式的改變,高血壓等血壓相關疾病的發病率不斷上升,成為全球公共衛生的重大挑戰。因此,加強血壓相關的基礎研究和臨床研究,開發更精準、更個體化的血壓管理策略,將是未來醫學發展的重要方向之一。